Es la última etapa de la enfermedad hepática crónica, su origen es viral, farmacológico o alcohólico.
Clínicamente, es una cicatriz fibrosa muy avanzada y, a menudo irreversible, que interrumpe el funcionamiento del hígado.
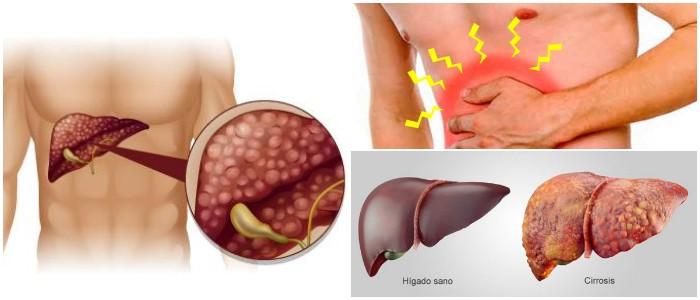
La cirrosis es una enfermedad hepática difusa e irreversible, cuya definición es anatómica, con la asociación de tres tipos de lesiones:
- Las células hepáticas no pueden regenerarse.
- Exceso de tejido conectivo fibroso.
- Nódulos de regeneración donde las células del hígado intentan funcionar pero no tienen éxito porque el diseño arquitectónico de las nuevas células no cumple con sus funciones.
Dependiendo del tamaño de los nódulos, hay cirrosis micronodular y macronodular.
Se caracteriza por una inflamación crónica que produce un conjunto de lesiones difusas.
Estas lesiones, la principal de las cuales es la destrucción de las células hepáticas (hepatocitos), inducen una regeneración anárquica de estas células asociada a la cicatrización (fibrosis).
Esta reorganización de las células hepáticas altera la estructura del hígado y forma nódulos anormales (agrupamientos celulares).
La cirrosis es el resultado de una transformación lenta del hígado por fibrosis.
En los alcohólicos y los pacientes obesos, la cirrosis es a menudo precedida por un hígado graso, que corresponde a una acumulación y la infiltración de grasa en el hígado (evento también asociado con el síndrome metabólico).
Estos cambios hacen que el hígado sea más difícil y la formación de nódulos conduce a una obstrucción de la circulación sanguínea en el hígado que conduce a la pérdida de sus funciones (funciones metabólicas y de regulación) y conduce a múltiples complicaciones.
La cirrosis por lo tanto, cambia la función y la estructura del hígado, que tiene varias consecuencias:
- Las funciones primarias del hígado, tales como filtración de la sangre y la secreción de bilis ya no se cumplen.
- Se desarrolla hipertensión portal (aumento de la presión dentro del sistema venoso que conduce la sangre del sistema digestivo al hígado), que promueve la formación de venas varicosas (venas dilatadas) en el esófago que pueden sangrar.
- Con el tiempo, la cirrosis puede progresar a cáncer de hígado dentro de los 15 a 20 años de aparición.
Causas de la cirrosis
Las causas de la cirrosis hepática son múltiples, pero el abuso de alcohol es la causa principal.
La segunda causa de cirrosis hepática es la hepatitis viral crónica, pero la cirrosis también puede ser inducida como resultado de una enfermedad rara.
La cirrosis por lo tanto, se desarrolla en varias situaciones:
Alcoholismo crónico: el consumo excesivo y prolongado de alcohol causa del 50 al 75% de los casos de cirrosis. Un exceso de alcohol, de alrededor de más de tres vasos diarios para un hombre, dos para una mujer es tóxico para el hígado y puede provocar cirrosis.
Hepatitis viral crónica tipo B, C y D (enfermedad hepática debido a infección viral): en 15 a 25% de los casos, la hepatitis C está implicada, frente al 5% de la hepatitis B.
La hepatitis autoinmune que es una forma de la destrucción del hígado es una enfermedad hepática inflamatoria crónica de causa desconocida asociada en la mayoría de los casos con anomalías de la inmunidad.
El síndrome metabólico (responsable de la acumulación de grasa en el hígado): la esteatosis no alcohólica, también conocida como enfermedad del hígado graso, es otra causa de cirrosis.
Además, los especialistas del hígado hoy están alarmados por el daño causado por el sobrepeso en el hígado en el origen de la enfermedad del hígado graso no alcohólico. La esteatohepatitis no alcohólica es una acumulación de ácidos grasos en forma de triglicéridos en el hígado.
Esta anormalidad se encuentra principalmente en personas con diabetes, sobrepeso, obesas o con un síndrome metabólico.
Diabetes y obesidad: el síndrome metabólico (asociado con sobrepeso u obesidad) es el factor de riesgo menos conocido para la cirrosis.
Sin embargo, causa un aumento significativo en la incidencia de cirrosis en los países en desarrollo, países donde la obesidad está progresando y alcanzando una tasa alarmante.
La cirrosis sigue a la formación de lesiones inflamatorias y una sobreproducción de las fibras de colágeno que se acumulan entre los hepatocitos y asfixiarse.
Las células «activas» del hígado mueren y son reemplazadas por tejido cicatricial fibroso que no tiene ningún papel útil. Para estas personas no alcohólicas y sin hepatitis viral, el riesgo de desarrollar cirrosis o cáncer de hígado es importante.
Hemocromatosis (sobrecarga de hierro de los tejidos): la hemocromatosis primaria es una afección genética causada por la falta de regulación de la absorción intestinal de hierro.
El hierro se acumula en los tejidos y especialmente en el hígado, causando fibrosis y luego cirrosis.
La enfermedad es 10 veces más común en los hombres que en las mujeres (debido a la pérdida de hierro durante la menstruación) y se reconoce alrededor de los 40 a 60 años. Su tratamiento consiste en hemorragias repetidas , lo que reduce los depósitos de hierro en los tejidos.
La enfermedad de Wilson es una enfermedad genética relacionada con la acumulación de cobre en diferentes órganos; el hígado, la córnea, el sistema nervioso central.
El mecanismo enzimático en cuestión es poco conocido (falta de síntesis de ceruloplasmina). La enfermedad generalmente se reconoce en niños o adolescentes.
La afectación hepática se caracteriza por fibrosis y cirrosis.
La participación de la córnea se manifiesta por un anillo marrón verdoso, ubicado en la periferia de la córnea (anillo de Kayser-Fleischer).
La participación del sistema nervioso central se manifiesta por un síndrome extrapiramidal. El tratamiento consiste en la administración de un fármaco quelantes de cobre (penicilamina).
La cirrosis biliar primaria es una afección que parece estar relacionada con una obstrucción de los conductos biliares intrahepáticos cuya causa precisa se desconoce, pero probablemente sea autoinmune.
La enfermedad comienza con prurito que precede por varios meses a la aparición de ictericia.
El hígado y el bazo se agrandan y aparecen signos decolestasis.
El diagnóstico se basa en la detección de anticuerpos antimitocondriales en el suero. El pronóstico es variable.
La cirrosis biliar del hígado es causada por una obstrucción localizada en los conductos biliares, como litiasis o pancreatitis. También puede ser una cirrosis biliar primaria, una enfermedad inflamatoria crónica del hígado que afecta principalmente a mujeres de entre 40 y 50 años.
A veces se encuentran otras causas de cirrosis: cirrosis cardíaca, esquistosomiasis, galactosemia, etc.
Síntomas de la cirrosis
La cirrosis del hígado es una enfermedad que durante mucho tiempo no causa ni síntomas ni dolor, es la etapa de la cirrosis compensada.
El diagnóstico a menudo se realiza mientras el paciente consulta por otra razón.
Los síntomas de la cirrosis incluyen una fatiga, un adelgazamiento, ictericia (amarillamiento), un aumento del hígado acompañado por la presencia de líquido dentro de la cavidad abdominal, anomalía llamada ascitis, una hemorragia digestiva o encefalopatía (alteración de la conciencia, trastornos del estado de ánimo, confusión, trastornos del sueño).
Las manifestaciones de la cirrosis cuando ocurre una descompensación son:
- Ictericia (coloración amarilla de la piel).
- Presencia de edema de los tobillos.
- Presencia de agua en el abdomen, llamada ascitis.
- Orina escasa.
- Hemorragias digestivas.
- Infecciones repetitivas.
- Los trastornos neurológicos que pueden conducir al coma.
La búsqueda de cirrosis también forma parte del seguimiento de pacientes con enfermedad hepática grasa no alcohólica o hepatitis viral B o C crónica.
Evolución de la cirrosis
Las posibles complicaciones son numerosas:
- La ascitis es la complicación más común. Puede establecerse de forma rápida o gradual. Es un derrame fluido en la cavidad peritoneal que se produce cuando es importante por la distensión sorda del abdomen.
- La ictericia también es una complicación común. Hay un aumento en la bilirrubina libre y conjugada en la sangre. Es una ictericia mixta.
- Las infecciones son muy comunes y pueden explicarse por la disminución de los sistemas de defensa antibacteriana. A menudo hay una fiebre moderada en la cirrosis cuyo origen se desconoce.
- El sangrado gastrointestinal (hematemesis, melena) son complicaciones frecuentes y graves. Se presentan bajo tres causas principales: ruptura de várices esofágicas, úlcera péptica, gastritis hemorrágica.
- El cáncer primario de hígado (hepatoma) es una complicación grave de la cirrosis. Diferentes síntomas permiten a sospechar la aparición de cáncer: fiebre, dolor en el cuadrante superior derecho (lado derecho), ictericia muy oscuro, sangrado gastrointestinal, aumento de la fosfatasa alcalina, aumento de la alfa-2 globulinas y alfa-fetoproteína.
- La encefalopatía hepática puede ser espontánea o provocada por una causa específica (infección, hemorragia gastrointestinal, sedantes, diuréticos, etc).
Diagnóstico de la cirrosis
El médico tratante interroga a su paciente, investiga los factores de riesgo de hepatitis viral crónica y evalúa su consumo de alcohol , drogas o sustancias tóxicas para el hígado.
En el examen, el médico calcula su índice de masa corporal y mide su cintura en busca de sobrepeso o desnutrición, presente en casos de cirrosis avanzada.
Los signos clínicos sugestivos de cirrosis son:
- El hígado es palpable debajo de las costillas, con un borde inferior liso y duro, sin ser doloroso.
- El bazo puede estar inflamado, y es palpable.
- Las palmas de las manos son rojas.
- Pequeñas estrellas vasculares rojas son visibles en la piel (angiomas estrellados).
Los exámenes confirman el diagnóstico de la cirrosis:
- Un análisis de sangre que analiza la función hepática y busca posibles hepatitis C o hepatitis B crónica.
- Un ultrasonido abdominal con un Doppler del hígado. Estos exámenes permiten especificar la apariencia del hígado y buscar signos de hipertensión portal.
- Una endoscopia digestivo alto, para observar posibles várices esofágicas.
- Una biopsia del hígado de inmediato o, a veces, de segunda línea en caso de hepatitis C crónica. Permite diagnosticar cirrosis y, en algunos casos, identificar su causa.
En caso de hepatitis C crónica, un análisis de sangre con cálculo de una fibrosis o una medida de la elasticidad y fibrosis del hígado usando un dispositivo de ultrasonido.
Esta evaluación inicial de la cirrosis sirve para:
- Evaluar la gravedad de la cirrosis.
- Identificar su causa.
- Buscar posibles complicaciones (se necesitan otros exámenes, como una tomografía computarizada, una resonancia magnética).
- Diagnosticar otras enfermedades que pueden complicar el manejo.
- Plan de seguimiento a largo plazo.
Tratamiento
El tratamiento de la cirrosis pasa primero por el de su causa. Si la cirrosis es 75% de origen alcohólica.
También pueden ser causados por una serie de enfermedades como la hemocromatosis, la hepatitis viral B o C, o una enfermedad autoinmune (cirrosis biliar primaria, colangitis esclerosante, entre otras).
Comer equilibradamente, en cantidad suficiente y evitar las sobrecargas de grasa.
La interrupción del consumo de alcohol sigue siendo esencial en el tratamiento de la cirrosis.
Tener cuidado al tomar medicamentos. De hecho, muchas drogas son metabolizadas por el hígado.
La aspirina, así como los medicamentos antiinflamatorios no esteroideos, son de uso considerado debido al riesgo de hemorragia y la insuficiencia renal.
Lo mismo ocurre con los antibióticos (aminoglucósidos) debido al riesgo de insuficiencia renal.
Algunos medicamentos pueden reducir los efectos de la cirrosis.
Las drogas diuréticas ayudan a eliminar el exceso de líquido y previenen la aparición de ascitis.
Los medicamentos beta bloqueadores pueden reducir la hipertensión portal y el riesgo de hemorragia.
El tratamiento preventivo de la ruptura de las venas varicosas es la toma de una medicación betabloqueante que permite reducir la presión portal.
Se ofrecen tratamientos específicos en caso de varices sangrantes. El exceso de líquido en el abdomen se puede eliminar durante una punción.
Se puede considerar un trasplante de hígado en algunas personas con insuficiencia hepática grave.
El trasplante de hígado es un procedimiento quirúrgico que puede reemplazar un hígado enfermo con otro hígado sano.
El trasplante de hígado es el tratamiento primario para el cáncer de hígado en casos específicos.
Solo puede ser propuesto para tumores pequeños. Los resultados son muy satisfactorios: la tasa de recurrencia a los 5 años es del orden del 15%.
Las principales indicaciones de este procedimiento quirúrgico son:
- En las atresias infantiles de vías biliares.
- Adultos con cirrosis biliar primaria, colangitis esclerosante primaria, algunos casos de hepatitis B o C crónica, cirrosis con insuficiencia hepática grave, algunos tumores primarios del hígado y enfermedades metabólicas raras.
- Después del trasplante, se requiere terapia inmunosupresora (corticosteroides, ciclosporina, azatioprina).