También llamado paresia oculosimpática.
Comprende una constelación de signos clínicos que incluyen la tríada clásica de ptosis, miosis y anhidrosis. Es el resultado de una lesión en las vías simpáticas que irrigan la región de la cabeza y el cuello.
Las causas del Síndrome de Horner varían según la edad del paciente y el sitio de la lesión. Es necesario realizar una evaluación rápida para detectar y tratar condiciones potencialmente mortales.
Causas
El síndrome de Horner puede ser el resultado de una variedad de factores, incluida la disección de la arteria carótida; el desarrollo de un tumor en la cavidad del cuello o el tórax, particularmente un neuroblastoma y un tumor de la parte superior del pulmón (tumor de Pancoast).
Asi como tambien el desarrollo de una lesión en el cerebro medio, tronco encefálico, médula espinal superior, cuello u órbita del ojo; inflamación o crecimientos que afectan los nódulos linfáticos del cuello; y/o cirugía u otras formas de trauma en el cuello o la médula espinal superior.
En la mayoría de los casos, los hallazgos físicos asociados con el síndrome de Horner se desarrollan debido a una interrupción del suministro del nervio simpático al ojo debido a una lesión o crecimiento.
La lesión se desarrolla en algún lugar a lo largo del camino desde el ojo hasta la región del cerebro que controla el sistema nervioso simpático (hipotálamo).
El sistema nervioso simpático (junto con el sistema nervioso parasimpático) controla muchas de las funciones involuntarias de las glándulas, los órganos y otras partes del cuerpo.
Algunos casos de síndrome de Horner ocurren por ninguna otra razón aparente o causa desconocida.
En otros casos, algunos investigadores clínicos creen que el trastorno puede heredarse como un rasgo genético autosómico dominante.
Las enfermedades genéticas dependen de la combinación de los genes para un rasgo particular que se encuentran en los cromosomas recibidos del padre y la madre.
Signos y síntomas del síndrome de Horner
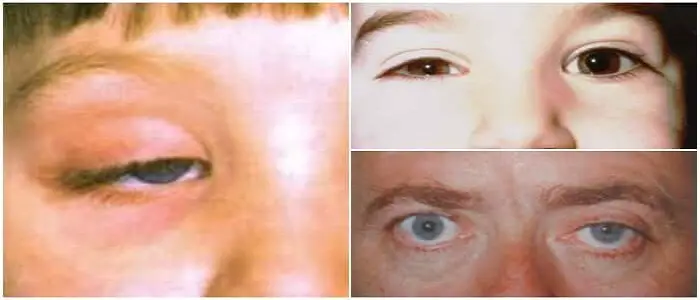
Los signos y síntomas físicos característicos asociados con el síndrome de Horner usualmente afectan solo un lado de la cara (unilateral). Estos incluyen:
- Ptosis párpado superior caído.
- Anhidrosis perdida de la sudoración en el mismo lado de la cara (ipsilateral) que el ojo afectado.
- Miosis o retracción del globo ocular.
- Ojo hundido o inyectado en sangre.
- Dolores de cabeza.
Si el inicio del síndrome de Horner es antes de los dos años de edad, las porciones de color de los ojos (iris) pueden ser de diferentes colores (heterochromia iridis).
En la mayoría de los casos, el iris del lado afectado no tiene color (hipopigmentación).
Diagnóstico
Los médicos que diagnostican un posible síndrome de Horner deben evaluar cuidadosamente al paciente para detectar otras manifestaciones neurológicas que pueden ayudar a confirmar el diagnóstico y localizar el sitio de la lesión.
Además de un examen físico completo, las pruebas farmacológicas son una herramienta valiosa que puede ayudar no sólo con el diagnóstico sino también con la localización de las lesiones que causan el trastorno a fin de dirigir las pruebas y el manejo del paciente.
El diagnóstico se puede determinar mediante pruebas farmacológicas combinadas con técnicas de imagen, tales como:
- Pruebas de caída de ojos
- Resonancia magnética o tomografía computarizada. La resonancia magnética (RMI) o la tomografía computarizada (TC) del cerebro, la médula espinal, el tórax o el cuello a menudo se necesitan para detectar tumores y otros trastornos graves que pueden estar alterando las fibras nerviosas que conectan el cerebro y el ojo.
Para confirmar el diagnóstico del síndrome de Horner y determinar dónde está el problema, los médicos realizan una prueba en dos partes:
- Aplican gotas para los ojos que contienen pequeñas cantidades de cocaína u otro medicamento (apraclonidina) a ambos ojos.
- Si el síndrome de Horner es probable, los médicos hacen otra prueba 48 horas después. Aplican gotas de hidroxianfetamina en ambos ojos.
Tratamiento
No hay tratamientos específicos para el síndrome de Horner.
La mejor manera de ayudar con sus síntomas es tratar el problema de salud que los causó. En algunos casos, la extirpación quirúrgica de la lesión o el crecimiento puede ser apropiada.
La radiación y la quimioterapia pueden ser beneficiosas para los pacientes con tumores malignos. El asesoramiento genético puede ser beneficioso para los pacientes y sus familias si tienen la forma genética de este trastorno.