El sistema nervioso es una red compleja de nervios que envían mensajes desde el cerebro y la médula espinal a las diversas partes del cuerpo.
El sistema nervioso humano es muy complejo con muchas unidades interactivas que cambian constantemente para reflejar el comportamiento y la actividad humana. Hoy nos centraremos en el sistema nervioso periférico, incluida su función y sus partes.
Descripción general del sistema nervioso periférico
Hay mucho que aprender sobre el sistema nervioso y las patologías asociadas con él. Lo que sí sabemos es que hay dos sistemas nerviosos en el cuerpo humano y se relacionan entre sí.
El primero es el sistema nervioso central, que incluye el cerebro y la médula espinal. El segundo sistema nervioso, conocido como sistema nervioso periférico, contiene todos los nervios del cuerpo que se encuentran fuera de la médula espinal y el cerebro.
Estos dos sistemas se comunican entre sí para garantizar que nuestras partes del cuerpo, como nuestros dedos, puedan enviar señales al sistema nervioso central para su procesamiento en nuestro cerebro.
¿Puedes ver la diferencia en los dos sistemas nerviosos?
El sistema nervioso periférico incluye todos los nervios que van desde la piel, los músculos y los órganos hasta la médula espinal y, finalmente, el cerebro.
Sin embargo, el sistema nervioso central está compuesto por el cerebro y la médula espinal.
Anatomía y Partes
El sistema nervioso periférico consiste en 12 pares de nervios craneales y 31 pares de nervios espinales.
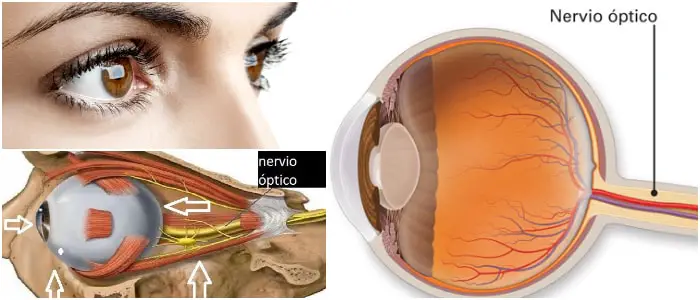
Algunos de esos pares de nervios son exclusivamente células sensoriales, como las células que detectan información como el olfato y la visión.
Otros son exclusivamente células motoras, como los globos oculares y el oído. Además, existen pares de nervios que tienen células sensoriales y motoras, como las relacionadas con el gusto y algunos aspectos de la deglución.
Las células sensoriales llevan mensajes al sistema nervioso central, las células motoras llevan la señal del sistema nervioso central a los órganos internos, los músculos y las glándulas de la periferia o los bordes externos del cuerpo.
Ambos tipos de células viajan juntas a la médula espinal, pero luego se separan en dos áreas; un área se llama raíz sensorial posterior y la otra se llama raíz sensitiva anterior.
Las células nerviosas motoras son somáticas o autonómicas. Las células nerviosas somáticas llevan mensajes de las áreas externas del cuerpo que tienen que ver con los sentidos.
Eso parece simple en comparación con las células autónomas porque las células nerviosas autónomas se dividen en tres divisiones separadas llamadas la parasimpática, la simpática y la división entérica.
Estas divisiones son nombradas por las funciones en las que están involucradas en todo el cuerpo. La división parasimpática está involucrada con la desaceleración de las funciones corporales, mientras que la división simpática aumenta las funciones corporales.
La división entérica está involucrada con todas las funciones en las áreas gastrointestinales, como el páncreas y la vesícula biliar.
Función del sistema nervioso periférico
El papel principal del sistema nervioso periférico es conectar el sistema nervioso central a los órganos, las extremidades y la piel para permitir movimientos y comportamientos complejos.
Las células sensoriales llevan mensajes al sistema nervioso central, un ejemplo sería calor o frío (conocido como un estímulo) que se siente en la piel de los dedos.
Los receptores sensoriales en la piel llevan el estímulo de calor o frío al sistema nervioso central. Después de ser procesados por el sistema nervioso central, las células motoras somáticas llevan la señal al esqueleto y a los órganos sensoriales, como la piel.
Estas células somáticas a veces se llaman voluntarias porque la persona tiene control sobre la mayoría de estas áreas. Las respuestas enviadas desde el sistema nervioso central son conocidas por el individuo, por lo que el individuo es consciente de la respuesta.
Al igual que las células motoras somáticas, las células motoras autónomas controlan los músculos, pero estos músculos son involuntarios.
Un par de ejemplos serían los músculos lisos en el hígado o las glándulas salivales en la boca, por lo tanto, las células somáticas toman señales del sistema nervioso central a los músculos y glándulas involuntarias.
Desarrollo
Antes de la formación del sistema nervioso en el embrión, las capas celulares principales se diferencian. La capa más interna, el endodermo, da lugar al tracto gastrointestinal, los pulmones y el hígado.
El mesodermo da lugar al músculo, los tejidos conectivos y el sistema vascular. La tercera y más externa capa, el ectodermo, formado por epitelio columnar, da lugar a todo el sistema nervioso y la piel.
Durante la tercera semana de desarrollo, el ectodermo en la superficie dorsal del embrión entre el nudo primitivo y la membrana bucofaríngea se engrosa para formar la placa neural.
La placa, que tiene forma de pera y es más ancha cranealmente, desarrolla un surco neural longitudinal. El surco ahora se profundiza de modo que quede limitado en ambos lados por pliegues neuronales.
Con un mayor desarrollo, los pliegues neuronales se fusionan, convirtiendo el surco neural en un tubo neural.
La fusión comienza aproximadamente en el punto medio a lo largo del surco y se extiende craneal y caudalmente de modo que en la etapa más temprana, la cavidad del tubo permanece en comunicación con la cavidad amniótica a través de los neuroporos anterior y posterior.
Trastornos
Los trastornos pueden ser el resultado de daño o disfunción del cuerpo de la célula, vaina de mielina, axones, unión muscular o neuromuscular.
Los trastornos pueden ser genéticos o adquiridos (debido a condiciones tóxicas, metabólicas, traumáticas, infecciosas o inflamatorias).
Las neuropatías periféricas pueden afectar un nervio (mononeuropatía), varios nervios discretos (mononeuropatía múltiple o mononeuritis múltiple) o múltiples nervios de forma difusa (polineuropatía).
Algunas afecciones involucran un plexo (plexopatía) o una raíz nerviosa (radiculopatía). Más de un sitio puede verse afectado; por ejemplo, en la variante más común del síndrome de Guillain-Barré, pueden verse afectados múltiples segmentos de nervios craneales, generalmente los nervios faciales.
Evaluación
La evaluación clínica generalmente comienza con la historia, y el enfoque debe permanecer en el tipo de síntoma, inicio, progresión y ubicación, así como información sobre las posibles causas (por ejemplo, antecedentes familiares, exposiciones tóxicas, trastornos médicos pasados).
El examen físico y neurológico debe definir aún más el tipo de déficit (p. Ej., Déficit motor, tipo de déficit sensorial, combinación).
Sensación (usando pinchazo y toque ligero para fibras pequeñas y vibración para fibras grandes), fuerza motriz y reflejos tendinosos profundos son evaluados.
El nervio craneal y la función autonómica también se evalúan. Se observa si la debilidad motora es proporcional al grado de atrofia, así como el tipo y la distribución de las anomalías reflejas.
Los médicos deben sospechar un trastorno del sistema nervioso periférico según el patrón y el tipo de déficits neurológicos, especialmente si los déficits se encuentran en los territorios de las raíces nerviosas, los nervios espinales, los plexos, los nervios periféricos específicos o una combinación.
Estos trastornos también se sospechan en pacientes con deficiencias sensoriales y motoras mixtas, con focos múltiples o con un foco que es incompatible con un único sitio anatómico en el sistema nervioso central.
Los médicos también deben sospechar trastornos del sistema nervioso periférico en pacientes con debilidad generalizada o difusa pero sin déficit sensoriales; en estos casos, los trastornos del sistema nervioso periférico pueden pasarse por alto porque no son la causa más probable de dichos síntomas.
Las pistas de que un trastorno del sistema nervioso periférico puede ser la causa de la debilidad generalizada incluyen las siguientes:
- Patrones de debilidad generalizada que sugieren una causa específica.
- Síntomas y signos que no sean debilidad que sugieran un trastorno específico o un grupo de trastornos.
- Déficits en una distribución que sugieran trastornos axonales difusos o polineuropatía.
- Fasciculaciones.
- Hipotonia.
- Desgaste muscular sin hiperreflexia.
- Debilidad que es progresiva, crónica e inexplicable.
Las pistas de que la causa puede no ser un trastorno del sistema nervioso periférico incluyen los signos de la neurona motora superior, que incluyen hiperreflexia e hipertonía.
La hiporeflexia es consistente con los déficits del sistema nervioso periférico, pero no es específica.
Aunque son posibles muchas excepciones, ciertas pistas clínicas también pueden sugerir posibles causas de déficits del sistema nervioso periférico.
La historia neurológica y el examen pueden reducir las posibilidades de diagnóstico y una guía adicional con las pruebas.
Por lo general, los estudios de conducción nerviosa se realizan para ayudar a identificar el nivel de afectación en el nervio, el plexo, la raíz, el músculo o la unión neuromuscular.
Además, en ocasiones puede ayudar a distinguir las lesiones desmielinizantes de las axónicas.
Dermatomas de suministro de raíces nerviosas
Con pocas excepciones, existe una superposición completa entre los dermatomas adyacentes, esto significa que la pérdida de una sola raíz nerviosa rara vez produce una pérdida significativa de la sensibilidad de la piel.
La excepción a esta regla se encuentra en pequeños parches en las extremidades distales, que se han denominado «zonas autónomas».
En estas regiones, las raíces nerviosas individuales proporcionan áreas de piel distintas y no traslapadas. Por su naturaleza, las «zonas autónomas» representan solo una pequeña porción de cualquier dermatoma y solo unas pocas raíces nerviosas tienen tales zonas autónomas.
Por ejemplo, la raíz nerviosa C5 puede ser el único suministro a un área del brazo lateral y la parte proximal del antebrazo lateral.
La raíz nerviosa C6 puede proporcionar claramente algo de piel del pulgar y el dedo índice. Las lesiones en la raíz nerviosa C7 pueden disminuir la sensación sobre el medio y, a veces, el dedo índice junto con un área restringida en el dorso de la mano.
Las lesiones de la raíz nerviosa C8 pueden producir síntomas similares sobre el pequeño dígito, ocasionalmente extendiéndose al área hipotenar de la mano.
En la extremidad inferior, el daño de la raíz nerviosa L4 puede disminuir la sensación sobre la parte medial de la pierna, mientras que las lesiones L5 afectan la sensación sobre parte del dorso del pie y el dedo gordo del pie.
Las lesiones de la raíz nerviosa S1 típicamente disminuyen la sensación en el lado lateral del pie.
El daño a los nervios periféricos a menudo produce un patrón muy reconocible de debilidad severa y (con el tiempo) atrofia.
El daño a las raíces nerviosas individuales por lo general no produce la debilidad completa de los músculos ya que ninguna raíz nerviosa suministra músculos. No obstante, la debilidad es a menudo detectable.
Ejemplos de extremidades superiores incluyen debilidad de los abductores de hombro y rotadores externos con lesiones de raíz nerviosa C5, debilidad de los flexores de codo con lesiones de raíz nerviosa C6, posible debilidad de muñeca y extensión de dedo con lesiones de raíz nerviosa C7 y cierta debilidad de los músculos de la mano intrínseca Lesiones C8 y T1.
En la extremidad inferior, puede presentarse cierta debilidad de la extensión de la rodilla con lesiones L3 o L4; puede haber cierta dificultad con la extensión del dedo gordo (y, en menor medida, del tobillo) con lesiones L5 y debilidad de la flexión plantar del dedo gordo con nervio S1 daño a la raíz.
Las fibras nerviosas motoras terminan en las uniones mioneurales. Estos consisten en un único terminal de axón motor en una fibra de músculo esquelético.
La unión mioneural incluye un complejo abombamiento de la membrana muscular, cuyas crestas contienen receptores de acetilcolina nicotínicos. Una matriz en la hendidura sináptica contiene acetilcolinesterasa, implicada en la terminación de la acción del neurotransmisor.
Una neurona motora tiene conexiones con muchas fibras musculares a través de ramas colaterales del axón.
Esto se llama «unidad motora» y puede variar desde un puñado de fibras musculares por neurona motora en músculos de control muy fino (como los músculos oculares) hasta varios miles (como en los músculos de los glúteos).
El sistema nervioso autónomo consta de 2 divisiones principales:
- Sistema nervioso simpático.
- Sistema nervioso parasimpático.
Los simpáticos están principalmente involucrados en las respuestas que se asociarían con la lucha o la huida, como el aumento de la frecuencia cardíaca y la presión arterial, así como la constricción de los vasos sanguíneos en la piel y su dilatación en los músculos.
El sistema nervioso parasimpático participa en las funciones de conservación de energía y aumenta la motilidad y la secreción gastrointestinal. También aumenta la contractilidad de la vejiga.
Existen algunas áreas en las que los vasos sanguíneos se encuentran bajo control simpático y parasimpático competitivo, como en la nariz o los tejidos eréctiles.
Existen algunas áreas donde existe un equilibrio competitivo entre simpáticos y parasimpáticos, como los efectos sobre la frecuencia cardíaca.
Para algunas funciones, simpatizantes y parasimpáticos cooperan; un ejemplo son los nervios parasimpáticos, que son necesarios para la erección y los simpáticos para la eyaculación.