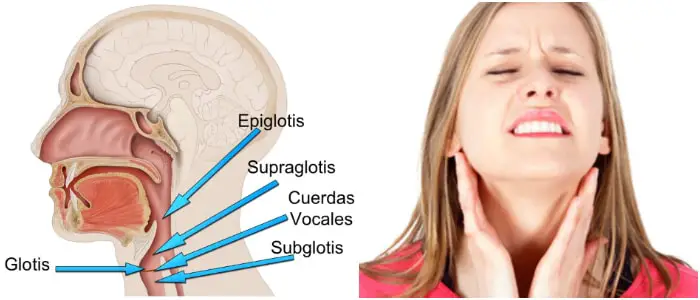
Conocida también como retención de CO2, es una condición en la que el dióxido de carbono se encuentra en niveles anormalmente elevados en la sangre.
El dióxido de carbono es un producto gaseoso de metabolismo del cuerpo y, normalmente, es expulsado a través de los pulmones.
Normalmente provoca un reflejo que aumenta la respiración y el acceso al oxígeno. Un fallo de este reflejo puede ser fatal, por ejemplo, como un factor que contribuye en el síndrome de muerte súbita del lactante.
La hipercapnia es lo contrario de la hipocapnia, el estado de tener niveles anormalmente reducidos de dióxido de carbono en la sangre. La palabra viene del griego hyper = «arriba» o «demasiado» y kapnos = «humo».
Los síntomas de hipercapnia
- Piel enrojecida,
- Taquicardia
- Disnea,
- Extrasístoles,
- Espasmos musculares,
- Reducción de la actividad neuronal,
- Presión arterial elevada.
Sin embargo, los síntomas de hipercapnia leve pueden incluir: dolor de cabeza, confusión y letargo, así mismo, se presenta el aumento del gasto cardíaco, una elevación de la presión sanguínea arterial, y una propensión hacia arritmias.
En los casos de hipercapnia grave, se presenta desorientación, pánico, hiperventilación, convulsiones, pérdida de conocimiento, y eventualmente la muerte.
Causas
Hay muchas causas de hipercapnia, incluyendo las siguientes:
Enfermedad pulmonar obstructiva crónica o EPOC
La bronquitis crónica provoca inflamación y moco en las vías respiratorias, mientras que el enfisema implica daño a los alvéolos de los pulmones.
Ambas condiciones pueden causar mayores niveles de dióxido de carbono en el torrente sanguíneo.
La causa principal de la EPOC es la exposición prolongada a irritantes pulmonares. Según el Instituto Nacional del Corazón, los Pulmones y la Sangre , el humo del cigarrillo es el irritante pulmonar más común que causa la EPOC en los Estados Unidos.
La contaminación del aire y la exposición a productos químicos o polvo también pueden causar EPOC.
Aunque no todas las personas con EPOC desarrollarán hipercapnia, el riesgo de una persona aumenta a medida que progresa su EPOC.
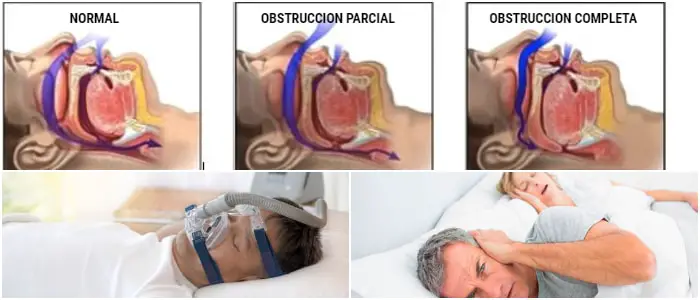
Apnea del sueño
El National Sleep Foundation informa que entre el 5 y el 20 por ciento de los adultos tienen apnea del sueño.
Esta condición común se caracteriza por respiración superficial o pausas en la respiración durante el sueño. Puede interferir con el nivel de oxígeno en el torrente sanguíneo y desechar el balance de dióxido de carbono y oxígeno del cuerpo.
Los síntomas de la apnea del sueño incluyen somnolencia diurna, dolores de cabeza al despertar y dificultad para concentrarse.
Genética
En raras ocasiones, una condición genética en la que el hígado no produce suficiente alfa-1-antitripsina (AAT) puede causar hipercapnia. La alfa-1-antitripsina es una proteína necesaria para la salud pulmonar, por lo que la deficiencia de AAT es un factor de riesgo para el desarrollo de la EPOC.
Trastornos nerviosos y problemas musculares
En algunas personas, los nervios y los músculos necesarios para una función pulmonar adecuada pueden no funcionar correctamente. Por ejemplo, la distrofia muscular puede hacer que los músculos se debiliten y, finalmente, provocar problemas respiratorios.
Otros trastornos de los sistemas nervioso o muscular que pueden contribuir a la hipercapnia incluyen:
- Esclerosis lateral amiotrófica (ELA), una enfermedad progresiva que afecta las células nerviosas en el cerebro y la médula espinal.
- Encefalitis o cuando una persona tiene inflamación del cerebro.
- Síndrome de Guillain-Barré que puede ser causado por una respuesta inmune anormal.
- Miastenia gravis , una enfermedad crónica que puede debilitar los músculos esqueléticos responsables de la respiración.
Otras causas
Otras causas de altos niveles en sangre de dióxido de carbono incluyen:
- Actividades que afectan la respiración.
- Golpe cerebral , que puede afectar la respiración.
- Hipotermia , una emergencia médica causada por la rápida pérdida de calor del cuerpo.
- Síndromes de hipoventilación de la obesidad, cuando las personas con sobrepeso no pueden respirar profunda o suficientemente rápido.
- Una sobredosis de ciertos medicamentos, como opioides o benzodiazepinas.
Cuáles son los factores de riesgo
Algunas personas corren más riesgo que otras de desarrollar hipercapnia, especialmente si:
- Fuman: las personas que fuman, especialmente los grandes fumadores, tienen un mayor riesgo de EPOC, hipercapnia, otras dificultades respiratorias y enfermedades pulmonares.
- Asma: como el asma hace que las vías respiratorias se inflamen y se estrechen, puede afectar la respiración y los niveles de dióxido de carbono en el cuerpo cuando no está bien controlado.
- Trabajar con irritantes pulmonares: quienes trabajan con sustancias químicas, polvo, humo u otros irritantes pulmonares tienen un mayor riesgo de hipercapnia.
- Tener EPOC: tener EPOC, especialmente si se diagnostica en una etapa posterior de progresión de la enfermedad, aumenta la probabilidad de tener hipercapnia.
Diagnóstico
Algunas pruebas usadas para diagnosticar hipercapnia incluyen:
- Prueba de gases arteriales: verifica los niveles sanguíneos de dióxido de carbono y oxígeno.
- Prueba de espirómetro : esta prueba consiste en soplar en un tubo para evaluar la cantidad de aire que una persona puede salir de sus pulmones y qué tan rápido puede hacerlo.
- Radiografía o tomografía computarizada: estas pruebas de imágenes pueden verificar la presencia de daño pulmonar y condiciones pulmonares.
Tratamiento
El tratamiento para la hipercapnia dependerá de la gravedad de la afección y la causa subyacente.
Las opciones incluyen:
Ventilación
- Ventilación no invasiva: la respiración es asistida por un flujo de aire que llega a través de una boquilla o una máscara nasal. Esto es útil para las personas con apnea del sueño para mantener las vías respiratorias abiertas por la noche y también se conoce como CPAP o presión positiva continua en las vías respiratorias.
- Ventilación mecánica: a la persona se le insertará un tubo por la boca en la vía respiratoria. Esto se llama intubación.
Las personas con síntomas de hipercapnia severa pueden colocarse en un dispositivo de ventilación para ayudar con la respiración.
Medicación
Ciertos medicamentos pueden ayudar a la respiración, como:
- Antibióticos para tratar la neumonía u otras infecciones respiratorias.
- Broncodilatadores para abrir las vías respiratorias.
- Corticosteroides para reducir la inflamación en las vías respiratorias.
Terapia de oxigeno
Las personas que se someten a la terapia de oxígeno regularmente usan un dispositivo para administrar oxígeno a los pulmones. Esto puede ayudar a equilibrar los niveles de dióxido de carbono en su sangre.
Cambios en el estilo de vida
Para reducir los síntomas y evitar complicaciones, un médico puede recomendar cambios en la dieta y la actividad física. También alentarán a las personas con hipercapnia a evitar los irritantes pulmonares al dejar de fumar y limitar su exposición a productos químicos, polvo y humos.
Cirugía
Si los pulmones o las vías respiratorias están dañados, es posible que se requiera cirugía. Las opciones incluyen cirugía de reducción de volumen pulmonar para eliminar tejido dañado o un trasplante de pulmón en el que un pulmón sano reemplaza un pulmón dañado.