Es una fuente de células madre que mantiene la homeostasis y permite la regeneración.
También de varios factores de señalización esenciales para la comunicación dental y del tejido óseo.
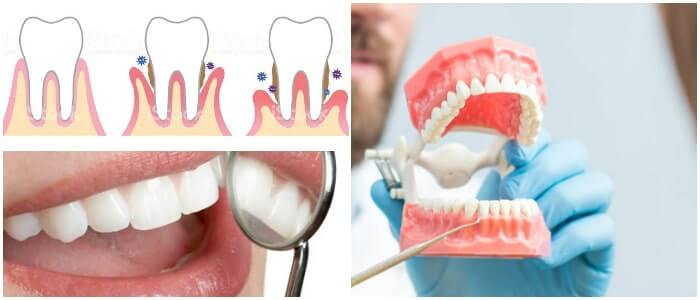
Función del periodonto
Las principales funciones del periodonto incluyen la protección de los dientes, nervios y vasos sanguíneos contra lesiones por fuerzas mecánicas; fijación de los dientes al hueso; y la transmisión de las fuerzas oclusales y la sensación a estímulos (como la temperatura y el dolor).
Estructuras del periodonto
El periodonto está compuesto por las estructuras de soporte de los dientes, está compuesto por cuatro tipos diferentes de tejido, la encía, el proceso alveolar, el cemento y el ligamento periodontal.
Estas estructuras varían en su composición celular, los tipos y las cantidades de proteínas, la mineralización, el grado de actividad metabólica y la susceptibilidad a la enfermedad.
La encia
La encía es el tejido que cubre el periodonto y ofrece protección inmediata para los tejidos subyacentes, así como la unión adicional del diente.
La encía es la mucosa queratinizada que rodea los dientes. Forma un collar alrededor de cada diente, que varía en ancho de 1 a 9 mm.
La zona más estrecha de la encía se encuentra generalmente en la superficie bucal del canino mandibular a la primera región premolar.
La zona más ancha se encuentra a menudo en el aspecto lingual del último molar mandibular.
La encía se une en parte al cemento del diente y en parte al proceso alveolar. La encía se compone de mucosa masticatoria.
La encía gingival interdental se encuentra entre los dientes y, por lo general, rellena los huecos entre los dientes, funcionando para desviar los alimentos de estas áreas.
Entre los dientes anteriores, las encías suelen tener forma de cuña, y en los dientes posteriores asumen una configuración en forma de silla de montar.
Más lejos de las coronas, el epitelio gingival está fuertemente queratinizado y unido a las estructuras subyacentes, incluido el paladar duro denominado tejido gingival queratinizado.
Estos tejidos se transforman bruscamente en un epitelio no queratinizado que cubre las mejillas, el piso de la boca y la faringe posterior y se denominan mucosa alveolar .
La grieta gingival (un espacio parecido a un puño entre la encía y los dientes) es un callejón sin salida ciego.
Esta área está limitada lateralmente en el lado del diente por un epitelio especializado llamado epitelio sulcular.
Las transiciones del epitelio sulcular en un tejido denominado epitelio de unión que se coloca en la base de la grieta.
En salud, se piensa que a través de un proceso de descamación activo de células epiteliales, los tejidos subyacentes están protegidos de la invasión bacteriana.
El proceso alveolar
El proceso alveolar se compone de tres estructuras distintas, el hueso alveolar propiamente dicho (lámina dura), el hueso trabecular y el hueso compacto.
El hueso alveolar se une a los dientes a través de las fibras del ligamento periodontal, que forman la cavidad del diente.
La cresta del hueso de soporte alveolar, a menudo vista en las radiografías dentales típicas, está aproximadamente 2 mm por debajo del punto donde el esmalte de la corona del diente se encuentra con el cemento de la raíz (la unión de cemento- esmalte).
El hueso mantiene el diente en su lugar en la cavidad bucal. La configuración del hueso sigue la forma de la raíz del diente.
La lámina dura es radiográficamente distinta y está cubierta por un hueso compacto.
La lámina dura sirve para anclar las fibras del ligamento periodontal. El hueso compacto y la lámina dura recubren un complejo patrón de hueso trabecular.
La configuración del hueso corresponde al curso de la unión de los dientes con cemento y esmalte.
El cemento
La superficie de la raíz se llama el cemento. El cemento es una capa celular delgada que cubre la superficie de la raíz y actúa para proteger el diente contra lesiones externas.
Las uniones de tejido conectivo están presentes entre el hueso alveolar y el cemento.
El ligamento periodontal
El ligamento periodontal conecta el cemento de cada diente con el hueso alveolar circundante tanto en el maxilar superior como en la mandíbula en humanos.
Debido a que el ligamento periodontal es visible radiográficamente, un aumento en el ancho del ligamento puede indicar enfermedad.
Enfermedades asociadas
Entre las enfermedades dentales más comunes, la periodontitis, la enfermedad más prevalente en personas mayores de 30 años, destruye el periodonto de forma irreversible y permanente.
Actualmente, no se dispone de medidas de regeneración eficaces para el periodonto destruido, pero la regeneración tisular utilizando células
madre ha sido un candidato prometedor para el propósito de la regeneración periodontal.
El periodonto incluye la inversión y los tejidos de soporte de los dientes, y consiste en el aparato de fijación y la unidad dentogingival.
Es probable que la degeneración del periodonto se acelere en presencia de:
- Factores biológicos intrínsecos específicos (es decir, el biotipo del individuo), que puede incluir una discrepancia basal de la mandíbula con maloclusión.
- La aglomeración de las raíces dentales dentro del hueso alveolar limitado.
- Un patrón de respiración bucal forzado, y una cantidad inadecuada de encía adherida en la interfaz clínica de la corona de los dientes.
- La infección activa o la inflamación del periodonto.
- Las restauraciones no biológicas en la interfaz dentales-gingival.
- Los hábitos paraocloclusales.
- Las toxinas bucales y una deficiente higiene bucal.
Cuando está sano, el tejido tiene un borde festoneado con un borde delgado y generalmente es de color rosado, aunque las variaciones en el color son evidentes entre las diferentes razas y etnias.
La encía libre se extiende desde el margen gingival incluyeno la papila interdental.
Cuando hay buena salud, las papilas interdentales llenan el espacio interproximal y se extienden al contacto de los dos dientes adyacentes.
En el contacto, se produce una leve «caída» en el tejido debajo del contacto, es más prominente en los dientes posteriores, tanto en el maxilar superior como en la mandíbula, donde el contacto es el más ancho.
La línea mucogingival demarca la encía adherida. La encía adherida, en un estado saludable, es firme contra el periostio con la presencia de punteado.
Debido a la facilidad de visualización y la relación con el proceso de enfermedad más destructivo, los cambios en los tejidos gingivales se utilizan de forma rutinaria para medir los cambios en la salud gingival.
Suministro vascular
El periodonto es un órgano complejo, único porque proporciona un portal al organismo sistémico a través de la extensa vasculatura del tejido gingival, que cubre el proceso alveolar.
El suministro vascular se proporciona en el maxilar superior por la arteria alveolar superior, y la arteria alveolar inferior proporciona suministro en la mandíbula.
Las ramas de estas arterias suministran el tejido gingival altamente vascular, el hueso y las estructuras de soporte.
La vasculatura maxilar comprende las ramas terminales de la arteria dental, la arteria alveolar posterior, la arteria infraorbital y la arteria palatina mayor, que son ramas terminales de la arteria alveolar inferior y las arterias alveolares posteriores.
Las ramas de la arteria facial, la arteria mental, la arteria bucal y la arteria sublingual comprenden la vasculatura mandibular. Estos vasos proporcionan una red vascular compleja e interdependiente.
El drenaje linfático a través de los ganglios linfáticos submandibulares se realiza en la mayoría de los tejidos periodontales.
Los ganglios linfáticos submentales y los ganglios linfáticos cervicales desempeñan un papel menor en el drenaje linfático de la cavidad oral.