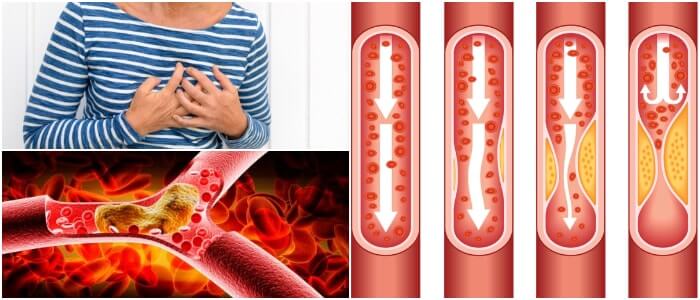
Ocurre cuando las arterias aumentan en grosor.
Esto las hace más rígidas, al punto de restringir el flujo sanguíneo de los demás órganos y tejidos del cuerpo. Este proceso gradual, también conocido como endurecimiento de las arterias, debilita las arterias y puede desarrollarse en varios órganos, más comúnmente en el corazón.
Las arterias hacen circular la sangre a través de todo el cuerpo, pero cuando la placa (grasa, colesterol y otros desechos celulares) se acumulan en las paredes arteriales, es cuando la arteriosclerosis puede desarrollarse.
Esta condición puede causar enfermedades del corazón, derrames cerebrales, problemas de circulación en los brazos y las piernas, aneurismas que pueden causar sangrado interno amenazando la vida y, enfermedad renal crónica.
Signos y síntomas de la arteriosclerosis
A medida que las paredes de la arteria gradualmente se espesan y se endurecen, generalmente no hay síntomas de arteriosclerosis.
Aun cuando la condición empeora en la aterosclerosis, los casos leves pueden todavía no mostrar síntomas.
Es por eso que los chequeos regulares son importantes. A medida que avanza la arteriosclerosis, las arterias obstruidas pueden desencadenar un ataque al corazón o un derrame cerebral, con los siguientes síntomas:
- Dolor o presión en el pecho (angina).
- Debilidad o entumecimiento repentino de brazos o piernas.
- Discurso torpe o dificultad para hablar.
- Breve pérdida de la visión en un ojo.
- Músculos faciales caídos.
- Dolor al caminar.
- Alta presión sanguínea.
- Insuficiencia renal.
- Si experimenta cualquiera de estos síntomas, consulte a su médico de inmediato.
Causas de la arteriosclerosis
Una serie de factores contribuyen a la arteriosclerosis:
- Colesterol alto.
- Alta presión sanguínea.
- Resistencia a la insulina o diabetes.
- Obesidad.
- Fumar o usar otros productos de tabaco.
Factores de riesgo que pueden influir:
- La historia familiar es un factor de riesgo que puede contribuir a la arteriosclerosis.
- Las personas con antecedentes familiares de arteriosclerosis pueden desarrollar la condición, incluso a una edad temprana, y están en mayor riesgo de desarrollar coágulos de sangre que pueden romperse.
Diagnóstico de la arteriosclerosis
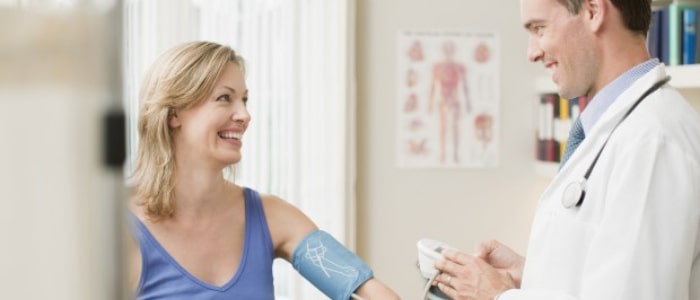
El diagnóstico precoz es fundamental para el manejo de la arteriosclerosis. Su médico puede determinar si usted tiene arteriosclerosis realizando un examen físico, análisis de sangre y posiblemente otros procedimientos de diagnóstico.
Durante el examen físico, su médico puede usar un estetoscopio para escuchar sus arterias por un sonido anormal llamado whooshing soplo. Un soplo puede indicar un flujo sanguíneo deficiente debido a la acumulación de placa.
Su médico también puede revisar sus pulsos en sus extremidades. Si cualquier pulso es débil o ausente, esto puede ser un signo de una arteria bloqueada.
De igual modo, su médico puede ordenar procedimientos diagnósticos, basados en los resultados de su examen físico. Los procedimientos diagnósticos pueden incluir:
Índice tobillo-brazo: esta prueba mide la presión sanguínea en el tobillo y el brazo cuando el cuerpo está en reposo.
Algunas personas deben realizar una prueba de esfuerzo: en ambos casos, la prueba mostrará si usted está en mayor riesgo de ataque cardíaco o accidente cerebrovascular.
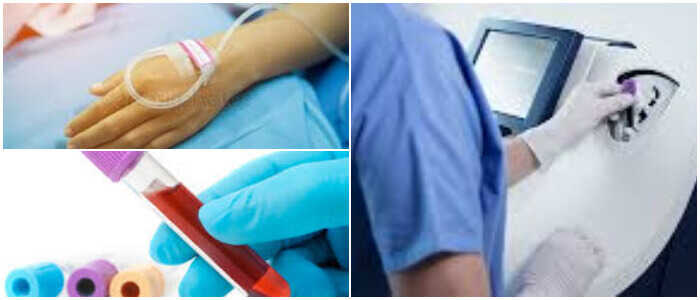
Exámenes de sangre: los análisis de sangre comprueban los niveles de ciertas grasas, colesterol, azúcar y proteínas en la sangre que podrían indicar condiciones cardíacas. Usted debe ayunar de 9 a 12 horas antes de extraer sangre para obtener resultados precisos.
Tomografía computarizada: se pueden utilizar rayos X y computadoras para crear imágenes de las arterias. Esto proporciona una imagen más detallada que un ultrasonido.
Electrocardiograma (ECG): la grabación de señales eléctricas en su corazón puede revelar un ataque cardíaco previo. Esta prueba mide la actividad eléctrica del corazón y puede ayudar a determinar si las partes del corazón están agrandadas o sobrecargadas de trabajo.
Las corrientes eléctricas del corazón son detectadas por 12 a 15 electrodos que se unen a los brazos, las piernas y el pecho a través de cinta pegajosa.
Prueba de estrés: esta prueba se realiza durante el ejercicio para hacer que el corazón trabaje duro y golpee rápido mientras se realizan pruebas de corazón.
Si un paciente no puede hacer ejercicio, se administra una medicina para aumentar la frecuencia cardíaca. Utilizado junto con un EKG, la prueba puede mostrar cambios en la frecuencia cardiaca, el ritmo o la actividad eléctrica, así como la presión arterial.
Ultrasonido: un dispositivo de ultrasonido puede medir la presión arterial en varios puntos de su brazo o pierna, lo que ayudará al médico a ver la rapidez con que la sangre fluye a través de sus arterias y determinar si tiene algún bloqueo.
Tratamiento
El tratamiento para la arteriosclerosis incluye una dieta saludable, ejercicio y medicamentos para controlar o posiblemente revertir su condición.
Si se han diagnosticado vasos sanguíneos agrandados, el objetivo es desarrollar un plan de tratamiento individualizado para que no se formen coágulos sanguíneos.
Dependiendo de sus condiciones, los medicamentos se pueden utilizar para su tratamiento.
Los medicamentos para tratar la arteriosclerosis se prescriben en base a la ubicación de los vasos sanguíneos agrandados y otras condiciones subyacentes que pueda tener.
Los medicamentos para el colesterol pueden proteger las arterias del corazón.
La aspirina puede prevenir que las plaquetas formen coágulos de sangre.
Los medicamentos bloqueadores beta pueden reducir su presión arterial y la frecuencia cardíaca y disminuir los dolores en el pecho, el riesgo de ataque al corazón y ritmo cardíaco irregular.
Los inhibidores de la enzima convertidora de la angiotensina pueden disminuir la presión arterial y disminuir la posibilidad de un ataque cardíaco.
Los bloqueadores de los canales de calcio y los diuréticos (píldoras de agua) pueden reducir la presión arterial.
Un medicamento coagulador de coágulos puede disolver los coágulos sanguíneos. Su médico también puede prescribir otros medicamentos, según sus necesidades.
Para otras condiciones que son factores de riesgo, se pueden prescribir medicamentos para controlar la diabetes y aliviar el dolor en las piernas.
Es imprescindible que usted monitoree su presión arterial y tome los medicamentos diariamente según lo prescrito para reducir la posibilidad de complicaciones.
Pronóstico
El pronóstico es bueno cuando la arteriosclerosis es tratada tempranamente con cambios de estilo de vida saludables, medicamentos o procedimientos médicos.
Complicaciones
Si la arteriosclerosis no es diagnosticada y tratada, puede convertirse en aterosclerosis y causar serios problemas de salud, incluyendo:
- Enfermedad arterial coronaria: las arterias estrechas cerca del corazón pueden provocar dolor en el pecho, ataque al corazón o insuficiencia cardíaca.
- Enfermedad de la arteria periférica: las arterias estrechas en los brazos o las piernas pueden causar problemas de circulación que lo hacen menos sensible al calor y al frío, y puede causar gangrena, cuando el tejido muere.
- Enfermedad de la arteria carótida: las arterias estrechas cerca del cerebro pueden causar un ataque isquémico transitorio o un accidente cerebrovascular.
- Aneurismas: una protuberancia en la pared de una arteria, si se rompe, puede causar una fuga lenta o una hemorragia interna que amenaza la vida.
- Enfermedad renal crónica: las arterias estrechas cerca de los riñones previenen la función renal efectiva debido a que su falta de flujo sanguíneo evita que los residuos salgan del cuerpo.
Prevención
Si bien el factor de riesgo de la herencia no puede ser controlado, hay maneras en que puede ayudar a prevenir o posiblemente revertir la arteriosclerosis:
- Practique una buena salud del corazón: observe lo que come, haga ejercicio y evite fumar.
- Tome sus medicamentos según lo prescrito: si tiene presión arterial alta, colesterol alto o diabetes, asegúrese de tomar sus medicamentos recetados según las indicaciones.