Esta condición está asociada a la aparición de una gran cantidad de padecimientos crónicos como la obesidad, la hipertensión, la diabetes mellitus, etc.
La dislipidemia o hiperlipidemia es el aumento de la concentración plasmática en niveles insalubres de colesterol y lípidos en la sangre.
Así como existen otros padecimientos que provocan una disminución de la calidad de vida y hasta la muerte de los pacientes que lo padecen.
La sangre contiene principalmente tres tipos de lípidos:
- Lipoproteína de alta densidad (LAD).
- Lipoproteína de baja densidad (LBD).
- Triglicéridos.
La aparición de dislipidemia, está asociada con altos niveles de LBD y triglicéridos o niveles de LAD demasiados bajos.
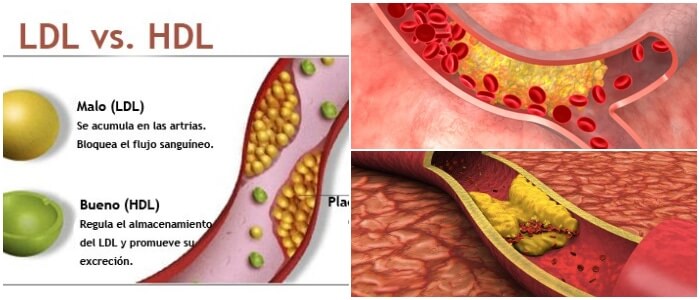
Los lípidos LBD se consideran el tipo «malo» de colesterol, porque puede acumularse y formar grumos o placas en las paredes de sus arterias.
Por el contrario el LAD se denomina colesterol «bueno» porque contribuye con la eliminación del LBD en la sangre.
Los triglicéridos provienen de las calorías que se ingieren pero no se queman de inmediato.
Estos triglicéridos son almacenados por el organismo en células de grasa, que se liberan como energía cuando se necesitan.
Por ello, si la ingesta de carbohidratos es superior a las que tu organismo necesita, se produce una alta acumulación de triglicéridos.
La hiperlipoproteinemia es una condición que se presenta cuando el organismo presenta dificultad para descomponer el colesterol LBD o los triglicéridos.
Tipos de dislipidemia
Las dislipidemias se clasifican tradicionalmente por patrones de elevación observados en lípidos y lipoproteínas.
Este sistema divide la dislipidemia en tipos primario y secundario. La dislipidemia primaria es causada por factores hereditarios.
Entre los tipos específicos de dislipidemia primaria están:
Hiperlipidemia familiar mixta:
Este es el tipo de dislipidemia más común de colesterol LBD y triglicéridos altos, que aparece por la combinación de factores genéticos (enfermedad poligénica) y ambientales (dieta inadecuada y ausencia de ejercicio físico).
Con el padecimiento de esta hiperlipidemia combinada familiar, se pueden desarrollar estos problemas desde la adolescencia.
Existe un mayor riesgo de enfermedades arteriales coronarias tempranas, que pueden llegar a provocar un ataque cardíaco.
Hipercolesterolemia familiar e hipercolesterolemia poligénica:
Se caracterizan por presentar un colesterol total elevado. Es decir la suma de los niveles de LBD y LAD y la mitad del nivel de triglicéridos.
El nivel ideal de colesterol total está por debajo de 200 miligramos por decilitro (mg / dL).
Hiperapobetalipoproteinemia familiar:
Esta condición revela la presencia de altos niveles de apolipoproteína B, proteína que es parte del colesterol LBD.
La dislipidemia secundaria es una condición adquirida. Eso significa que se desarrolla a partir de otras causas.
Síntomas
La dislipidemia generalmente no presenta síntomas, su detección se realiza con la aparición de una enfermedad vascular sintomática.
Dentro de las cuales podemos destacar el accidente cerebrovascular, la enfermedad arterial coronaria (EAC) y la enfermedad arterial periférica.
Estas enfermedades cardiovasculares pueden ser sintomáticas.
Los niveles altos de colesterol LBD se asocian con la enfermedad de la arteria coronaria, que es un bloqueo en las arterias del corazón y la enfermedad arterial periférica, que es un bloqueo en las arterias de las piernas.
El principal síntoma de la enfermedad arterial periférica es dolor en las piernas al caminar, estas enfermedades también puede provocar dolor en el pecho y finalmente, un ataque al corazón.
Los pacientes que presentan la forma homocigótica de hipercolesterolemia familiar pueden presentar hallazgos de xantomas planos o tuberosos.
Los xantomas planos son parches planos o ligeramente elevados de color amarillentos y los xantomas tuberosos son nódulos indoloros y firmes que usualmente se localizan sobre las superficies extensoras de las articulaciones.
Los pacientes que presentan elevaciones severas de triglicéridos pueden presentar xantomas eruptivos en el tronco, la espalda, las nalgas, las rodillas, los codos, las manos y los pies.
Los pacientes que presentan la disbetalipoproteinemia rara pueden tener xantomas palmares y tuberosos.
Causas y factores de riesgo
Las causas de la dislipidemia son primarias (genéticas) y secundarias (estilo de vida y otras) estas contribuyen a las dislipidemias en diversos grados.
Causas primarias
Las causas primarias se deben a mutaciones génicas únicas o múltiples dando como resultado una sobreproducción o eliminación defectuosa de triglicéridos y colesterol LBD.
Así como también una producción insuficiente o un aclaramiento excesivo de LAD.
La nomenclatura de muchos trastornos primarios se realizaron por una antigua clasificación basada en como las lipoproteínas se detectaron y distinguieron.
Ademas de la forma en que se separaron en bandas alfa (LAD) y beta (LBD) en geles electroforéticos.
Causas secundarias
Las causas secundarias contribuyen a la aparición de la dislipidemia en adultos.
Estas causas son:
- Dietas ricas en grasas saturadas y grasas trans.
- Obesidad.
- Estilo de vida sedentario.
- Consumo excesivo de alcohol.
- El tabaquismo.
- Hipotiroidismo.
- Edad avanzada.
- Uso de ciertos fármacos como tiazidas, betabloqueantes, retinoides, agentes antirretrovirales altamente activos, ciclosporina, tacrolimus, estrógenos y progestinas, y glucocorticoides.
Dichos medicamentos representan factores de riesgo importantes que desarrollan la enfermedad y posteriormente dan paso a enfermedades como la diabetes, las enfermedades renales crónicas, el hipotiroidismo y la obesidad.
Las causas secundarias de bajos niveles de colesterol LAD incluyen el tabaquismo, los esteroides anabólicos, la infección por VIH y el síndrome nefrótico.
Diagnóstico
La dislipidemia se diagnóstica comúnmente midiendo los lípidos séricos.
Las mediciones de rutina de perfil de lípidos, incluyen colesterol LAD y colesterol LBD, colesterol total (TC).
Esto revelará si los niveles son altos, bajos o en un rango saludable.
Los pacientes que padecen de enfermedad cardiovascular aterosclerótica prematura, enfermedad cardiovascular con niveles de lípidos normales o casi normales, o niveles elevados de LBD, debe incluírseles para el diagnóstico una medición de los niveles de Lipoproteína.
Los niveles de LAD no siempre pueden predecir el riesgo cardiovascular.
Así cuando se trata de trastornos genéticos, los altos niveles de LAD pueden no llegar a proteger contra los trastornos cardiovasculares, y de la misma forma los niveles bajos de LAD pueden no aumentar el riesgo de trastornos cardiovasculares.
Aunque los niveles de LAD pueden predecir el riesgo cardiovascular en los pacientes, un aumento del riesgo puede corresponderse con la presencia de otros factores.
Como las anomalías metabólicas y el acompañamiento de los lípidos, en lugar del propio nivel de LAD.
Tratamiento de dislipidemia
El fin principal que se persigue en el tratamiento de la dislipidemia es la prevención de enfermedades cardiovasculares ateroscleróticas.
Incluidos los síndromes coronarios agudos, los accidentes cerebrovasculares, el ataque isquémico transitorio o enfermedad arterial periférica que se presume se origina por la aterosclerosis.
Las opciones de tratamiento van a depender de la anormalidad específica que se presenta en los lípidos.
En algunos pacientes, la presencia de una sola anomalía puede requerir de varias terapias; en otros, sin embargo un solo medicamento puede ser adecuado para varias anormalidades.
Las estatinas son el tratamiento de uso común para la reducción del colesterol LBD porque disminuyen la morbilidad y mortalidad cardiovascular.
El tratamiento con estatinas se clasifica como de alta, moderada o baja intensidad.
Se administra de acuerdo a la morbilidad del paciente otros medicamentos, factores de riesgo de eventos adversos, edad, intolerancia a estatinas, costo y preferencia del paciente.
El mecanismo de acción de las estatinas inhiben la hidroximetilglutaril-CoA reductasa, una enzima que interviene en la síntesis de colesterol y que conduce a la regulación de los receptores de LBD así como al aumento del aclaramiento de LBD.
Las estatinas también pueden disminuir la inflamación intraarterial y sistémica, estimulando la producción de óxido nítrico endotelial y pueden tener otros efectos beneficiosos.
Son poco comunes los efectos adversos, estos incluyen miositis o rabdomiólisis y elevaciones de las enzimas hepáticas.
Siendo estas últimas poco frecuentes, y así como es extremadamente rara la toxicidad hepática grave.
Los problemas musculares pueden ser dependientes de la dosis en muchos casos.
Los efectos adversos se presentan comúnmente en pacientes de edad avanzada, con varios trastornos y con prescripción de varios medicamentos.
En estos casos, el cambio de una estatina a otra o la reducción de la dosis solucionan el problema.
Prevención
La prevención comienza por realizar exámenes periódicos y llevar los exámenes adecuados con relación a los valores de colesterol total, colesterol LAD, colesterol LBD, los triglicéridos y la relación entre el colesterol LBD y el colesterol LAD.
Realizar exámenes periódicos con el médico y sus controles pertinentes. Si la enfermedad existe conjuntamente con el tratamiento se debe recomendar:
- La adopción de un estilo de vida donde se realice una rutina de ejercicio diario con la consiguiente pérdida de peso.
- Un cambio en la dieta, que debe excluir el consumo grasas saturadas y azúcar refinado. Adicionando más frutas, verduras, proteínas magras y granos integrales.
- Debe sustituirse todo tipo de grasas animales por aceite de oliva, aguacates o almendras como fuente alternativa de grasas.
- Reducir el consumo de alcohol o prescindir del mismo.
- Dejar de fumar.
Como prevención para los pacientes que presentan antecedentes familiares de altos niveles de colesterol en la sangre, las recomendaciones tienen que estar orientadas a llevar una vida saludable mucho antes de que sus cifras de colesterol se muevan hacia niveles no saludables.
Ya que es con la adopción de los comportamientos preventivos, que podrán revertirse favorablemente para la salud los factores de riesgo de contraer dislipidemia.
Con la ayuda de las estatinas o fibratos, medicamentos hipolipemiantes y un estilo de vida saludable, generalmente se puede controlar la dislipidemia.