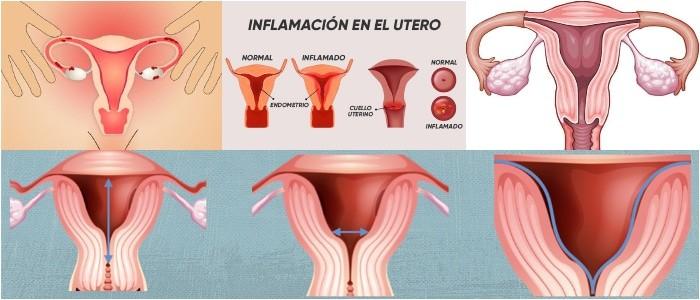
También llamado hiperplasia endometrial (EH), es una afección en la que el revestimiento del útero es más grueso de lo normal.
Puede tener muchas causas, pero la asociación más importante es con malignidad endometrial.
La hiperplasia endometrial se define como la proliferación excesiva de células del revestimiento interno del útero, conocida como endometrio.
Esta ocurrencia generalmente se considera como un precursor del desarrollo de cáncer de endometrio y se ha demostrado que es el resultado de estrógenos sin oposición, como se observa en casos de terapia con estrógenos exógenos, ciclos anovulatorios, síndrome de ovario poliquístico (SOP) u obesidad.
Por esta razón, es obligatorio distinguir entre los diferentes tipos de hiperplasia endometrial, es decir, los que son benignos y los que son precancerosos.
La condición, aunque no cancerosa, a veces se asocia con cáncer uterino. La hiperplasia endometrial describe una afección en la cual el revestimiento del útero, llamado endometrio, se vuelve demasiado grueso.
La condición en sí no es cancerosa; sin embargo, a veces puede provocar cáncer uterino. La mayoría de los casos de hiperplasia endometrial son el resultado de altos niveles de estrógenos, combinados con niveles insuficientes de progesterona.
La estimulación estrogénica sin oposición del endometrio causa cambios proliferativos del epitelio glandular, incluida la remodelación glandular, que da como resultado glándulas de forma variable distribuidas irregularmente.
Los factores de riesgo para el desarrollo de cáncer de endometrio incluyen obesidad, terapia de estrógenos desequilibrada, tratamiento con tamoxifeno, síndrome de ovario poliquístico y nuliparidad.
La hiperplasia endometrial es común en mujeres de 50 a 54 años con un índice de masa corporal (IMC) mayor de 30. La edad promedio para la hiperplasia endometrial es de 52 años, nueve años más que la edad promedio para el cáncer de endometrio.
El mayor riesgo de cáncer de endometrio entre el sobrepeso (IMC> 25) y las personas obesas parece ser mayor en mujeres posmenopáusicas que en mujeres más jóvenes.
En consecuencia, la creciente epidemia de obesidad en Polonia, en conjunto con una cohorte envejecida, tiene el potencial de resultar en un aumento significativo del cáncer de endometrio y sus precursores.
La hiperplasia endometrial es una de las causas más frecuentes de hemorragia uterina anormal, que conduce al cáncer de endometrio si no se trata.
En el 10% de las mujeres premenopáusicas con sangrado uterino anormal, los hallazgos histológicos muestran hiperplasia endometrial, y en el 6% de las mujeres posmenopáusicas con hemorragia uterina se encuentra cáncer de endometrio.
El papel principal del muestreo endometrial en pacientes con hemorragia uterina anormal es determinar si las lesiones carcinomatosas o premalignas están presentes mediante la evaluación de muestras histológicas.
Un estudio realizado por el Gynecological Oncology Group sobre el diagnóstico de hiperplasia atípica basado en la biopsia encontró 42.6% de carcinoma endometrial concurrente en muestras de histerectomía.
La herramienta más útil para evaluar el endometrio y hacer un diagnóstico preliminar es la imagen por ultrasonido (USG TV, por sus siglas en inglés).
El muestreo de tejido debe realizarse en mujeres con factores de riesgo de cáncer de endometrio, que presentan síntomas de sangrado vaginal anormal o flujo vaginal patológico.
La correcta evaluación clínica de la hiperplasia endometrial se complica aún más con los diferentes sistemas de clasificación que aún se usan.
El diagnóstico anatomopatológico de las lesiones premalignas debe utilizar criterios y terminología que distingan claramente las entidades clinicopatológicas que se deben tratar de forma diferente.
Muchos intentos de reclasificar los datos recopilados retrospectivamente han dado lugar a un extenso léxico para los precursores del cáncer de endometrio. Los sistemas tradicionales de clasificación histopatológica para la hiperplasia endometrial exhiben grados amplios y variables de reproducibilidad diagnóstica.
Como consecuencia, desarrollar procedimientos estandarizados de manejo de pacientes puede ser un desafío.
El riesgo de cáncer coexistente en mujeres con un diagnóstico de hiperplasia endometrial en la evaluación de la muestra de biopsia endometrial/curetaje se debe a las limitaciones en el muestreo endometrial y las diferencias de clasificación diagnóstica entre los patólogos.
Hay algunos problemas técnicos que limitan el diagnóstico de las muestras de curetaje endometrial.
Algunos de estos factores comprenden datos clínicos insuficientes, curetaje realizado en la fase de ciclo incorrecta, muestreo inadecuado, problemas técnicos tales como fijación inadecuada y calidad de tinción insuficiente, y falta de experiencia del patólogo en la evaluación del tejido endometrial.
Algunos estudios han informado que el material insuficiente es la principal causa de diagnósticos erróneos.
Para el correcto diagnóstico de hiperplasia endometrial, se deben determinar los criterios de diagnóstico diferencial.
Muchas de las características de diagnóstico para la atipia (irregularidad nuclear, pérdida de polaridad, nucléolo prominente, engrosamiento de la cromatina) también se pueden observar en las irregularidades hormonales, la regeneración y los cambios metaplásicos.
La hiperplasia endometrial es una de las lesiones mal diagnosticadas con más frecuencia (sobrediagnosticada). Los pólipos endometriales a menudo se diagnostican como hiperplasia debido a problemas de fijación, mala conducción de las secciones y sangrados excesivamente sangrantes.
La hiperplasia atípica/neoplasia endometrial intraepitelial es una lesión precancerosa y requiere un enfoque diferente en el tratamiento que otros tipos de hiperplasia y adenocarcinomas. Por el contrario, el desarrollo de carcinomas invasivos es muy raro en casos de hiperplasia sin atipia (<5%).
La hiperplasia sin atipia responde bien a las progestinas. La hiperplasia con atipia requiere un tratamiento definitivo con histerectomía debido a la alta tasa de cáncer de endometrio concurrente.
¿Qué causa la hiperplasia endometrial (endometrio engrosado)?
El endometrio es una capa epitelial interna del útero femenino humano. Durante los ciclos menstruales típicos, esta capa se espesa y luego se desprende de acuerdo con las fluctuaciones de varias hormonas, como el estrógeno.
La razón del engrosamiento del endometrio es prepararse para el potencial del embarazo ya que se necesitaría espacio vascular para acomodar una placenta en crecimiento y el desarrollo de un feto.
La hiperplasia endometrial es un sobrecrecimiento anormal de tejido endometrial, y más comúnmente debido a la exposición a largo plazo al estrógeno sin oposición.
Esto crea un desequilibrio de otras hormonas reguladoras del ciclo menstrual, principalmente progesterona, lo que lleva a la proliferación del endometrio. Las causas que pueden conducir a la estimulación estrogénica sin oposición incluyen:
Si su cuerpo tiene demasiada hormona estrógeno sin la hormona progesterona, puede desarrollar hiperplasia endometrial.
Para comprender cómo se desarrolla la hiperplasia endometrial, puede ser útil comprender primero cómo los cambios hormonales durante un ciclo menstrual típico afectan su revestimiento uterino.
El estrógeno es producido por los ovarios durante la primera parte de su ciclo. Eso lleva al crecimiento del revestimiento para preparar su cuerpo para el embarazo.
Sin embargo, después de que se libera un óvulo (ovulación), la progesterona aumenta con el objetivo de mantener un óvulo fertilizado.
Pero si el embarazo no ocurre, los niveles de ambas hormonas disminuyen. Esa disminución en la progesterona es lo que desencadena su período, el desprendimiento del revestimiento.
Si no ovulas, la progesterona no se fabrica y el revestimiento no se desprende. Entonces, el revestimiento puede seguir creciendo en respuesta al estrógeno y, con el tiempo, las células en el revestimiento pueden volverse anormales.
Tener períodos irregulares, especialmente asociados con el síndrome de ovario poliquístico o infertilidad, obesidad. Uso prolongado de la terapia de reemplazo hormonal de estrógenos para el tratamiento de los síntomas de la menopausia.
Las complicaciones de la hiperplasia endometrial incluyen:
- Un mayor riesgo de desarrollar cáncer de endometrio, especialmente en aquellas mujeres que tienen cambios atípicos, un tercio de los casos se asocia con pólipos endometriales, el riesgo aumenta después de la menopausia.
- En algunas mujeres, el crecimiento excesivo, llamado hiperplasia, puede provocar cáncer.
Factores de riesgo del endometrio engrosado
Por lo general, se observa que las mujeres alrededor de los 35-40 años de edad son el grupo de edad que puede desarrollar hiperplasia endometrial.
Sin embargo, no es hasta que estas mujeres se vuelven posmenopáusicas (generalmente mayores de 48-50 años) que la mayoría de los casos son diagnosticados.
Existen varios factores de riesgo que predisponen a las mujeres al desarrollo de hiperplasia endometrial, sin embargo, es importante tener en cuenta que tener un factor de riesgo no significa que desarrolle la afección.
Tener un factor de riesgo mencionado simplemente aumenta la probabilidad de que pueda tener hiperplasia endometrial en comparación con alguien sin el mismo factor de riesgo.
Sin embargo, algunos factores de riesgo son más importantes que otros, lo que contribuye a un mayor riesgo, mientras que otros pueden tener asociaciones menores con la hiperplasia endometrial. Los siguientes son los factores de riesgo para desarrollar hiperplasia endometrial:
Tener más de 35 años, ser caucásico, períodos de inicio temprano (antes de la edad de 12 años) o menopausia tardía (Habiendo alcanzado la menopausia después de la edad de 55 años), obesidad, ser un fumador de cigarrillos, tener un historial familiar de cáncer uterino, cáncer de colon o cáncer de ovario.
Tener antecedentes de diabetes, síndrome de ovario poliquístico (SOP), enfermedad de la vesícula biliar o enfermedad de la tiroides.
Ser posmenopáusico, tener trastornos de la glándula tiroides, trastornos de la vesícula biliar, uso de un medicamento para el tratamiento del cáncer de mama llamado Tamoxifeno, esterilidad, no tener hijos o haber estado embarazada (mujeres nulíparas).
Si le preocupa que pueda tener uno o más de los factores de riesgo mencionados anteriormente, hable con su proveedor de atención médica para una evaluación adicional.
Síntomas
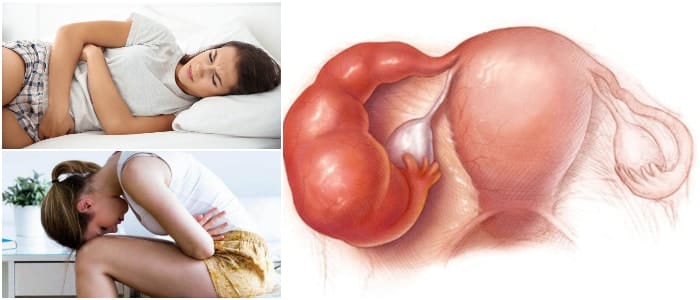
El síntoma más común es el sangrado uterino anormal (una hemorragia más abundante que la habitual entre los períodos). Las personas con hiperplasia endometrial pueden presentar:
Sangrado menstrual anormal que no coincide con los ciclos menstruales, sangrado menstrual abundante o prolongado, períodos menstruales cortos de menos de 21 días, descarga vaginal, sangrado vaginal en mujeres posmenopáusicas.
Si tiene un ciclo menstrual menor a 21 días, consulte con su médico. Cuente desde el primer día de su período hasta el primer día de su próximo.
Si está posmenopáusica, reporte cualquier sangrado uterino a su proveedor de atención médica.
Cómo diagnosticar el endometrio engrosado
La mayoría de los casos de hiperplasia endometrial inicialmente serán llevados a la atención del paciente a través de la presentación de sangrado vaginal anormal, haciéndolos buscar el consejo de un profesional médico.
Luego, el médico realizará un historial médico exhaustivo para ayudar a descartar cualquier posible causa. También se puede realizar un examen físico para ayudar a identificar cualquier otro signo de enfermedad subyacente. Esto a menudo incluye una prueba de Papanicolaou que puede ayudar a identificar cualquier anormalidad celular.
Las pruebas de diagnóstico más precisas evaluarán el grosor del tejido endometrial. Esto se puede hacer con una ecografía pélvica, y si se determina que tiene más de 4 mm de grosor, es probable que surjan sospechas de hiperplasia endometrial o malignidad.
La prueba más precisa para determinar un diagnóstico de hiperplasia endometrial implicará tomar una biopsia con histeroscopia para examinarla bajo un microscopio.
Esto generalmente se hace en la oficina durante un examen pélvico y tiene el beneficio adicional de ser relativamente rápido de realizar. Esto permitirá la identificación de formas benignas o cancerosas de hiperplasia endometrial.
Si tiene sangrado uterino anormal, su médico puede ordenar ciertos exámenes y exámenes, que incluyen:
- Ultrasonido transvaginal.
- Biopsia.
- Dilatación y curetaje (D y C).
- Histeroscopia.
Tipos de hiperplasia endometrial (endometrio engrosado)
Su médico y otros proveedores de atención médica verán si hay ciertos cambios celulares antes de diagnosticar el tipo exacto de hiperplasia endometrial.
El sistema de clasificación actualmente más ampliamente utilizado se basa en el esquema de Kurman et al, que utiliza características arquitectónicas y atipia citológica (complejidad glandular y atipia nuclear) para identificar lesiones precursoras, denominadas hiperplasia endometrial atípica (AEH, por sus siglas en inglés).
El uso paralelo del anterior sistema de clasificación de la organización mundial de la salud (OMS) de 1994 provocó confusión entre los médicos. Clasificación de la organización mundial de la salud 1994 (WHO94):
- Hiperplasia simple.
- Hiperplasia compleja.
- Hiperplasia simple con atipia.
- Hiperplasia compleja con atipia.
Las categorías de la división de la organización mundial de la salud (OMS) son descriptivas y su interpretación no sugiere ningún algoritmo de gestión específico. Varios estudios indican una reproducibilidad deficiente de la clasificación de casos individuales.
Los diagnósticos a menudo se superponen debido a los diferentes sistemas de clasificación en uso actual. Como consecuencia, también se pueden realizar histerectomías para la hiperplasia sin atipia o tratamiento con gestagen administrado para la hiperplasia atípica.
Los patólogos también experimentan dificultades para comprender clasificaciones predeterminadas. Una gran cantidad de terminología no está estandarizada y no está definida, y los criterios de diagnóstico no son reproducibles.
Apenas es posible comparar e interpretar retrospectivamente los estudios publicados sobre las condiciones endometriales precancerosas.
El esquema de la organización mundial de la salud (OMS) es el más utilizado por los patólogos, pero la transición a la nomenclatura endometrial de la neoplasia intraepitelial (EIN) sería de mayor beneficio para el manejo clínico.
La hiperplasia endometrial a menudo se puede tratar con progestina. Esta hormona sintética se administra por vía oral, por vía tópica como una crema vaginal, en una inyección o con un dispositivo intrauterino.
Si tiene hiperplasia simple o «leve», que es el tipo más común, el riesgo de que se vuelva canceroso es muy pequeño. Si tiene hiperplasia atípica, las posibilidades de desarrollar cáncer son mayores.
Para atípico simple, las posibilidades de que se convierta en cáncer es de aproximadamente 8 por ciento si no se trata. El atípico complejo se convierte en cáncer en el 29 por ciento de los casos no tratados.
Si el diagnóstico es atípico y ha terminado de tener hijos, su médico puede recomendar la extirpación del útero (histerectomía), ya que el riesgo de cáncer uterino aumenta con la hiperplasia atípica.
Tratamiento
El tratamiento de la hiperplasia endometrial depende de la etiología y la dirección de la lesión, por lo que los factores que determinan la elección del tratamiento incluyen:
- El diagnóstico histopatológico.
- Si la mujer quiere concebir de nuevo.
- Si ella está expuesta a los estrógenos actualmente.
- Gravedad de los síntomas.
- Salud general.
Tratamiento de la hiperplasia endometrial sin atipia
En la mayoría de los casos, la hiperplasia endometrial benigna se trata de manera conservadora. Se presta atención a la identificación y eliminación de fuentes de estrógenos, ya sean exógenos o endógenos.
Tener un caso de hiperplasia endometrial no cancerosa a menudo implicará un tratamiento de manipulación hormonal, lo que ayudará a restablecer cualquier desequilibrio hormonal que pueda haber ocurrido.
Esto puede incluir la eliminación de cualquier fuente de estrógenos sin oposición, como un tumor productor de hormonas de estrógeno. Los factores de riesgo modificables de esta condición incluyen:
Estilo de vida sedentario con falta de ejercicio, diabetes mellitus, dieta poco saludable que promueve el aumento de peso.
Obesidad en la que el tejido graso periférico que contiene la enzima aromatasa convierte los andrógenos en estrógenos, promoviendo el engrosamiento endometrial
El uso de la terapia de reemplazo hormonal con estrógeno solo en mujeres posmenopáusicas, u otros sistemas de administración de estrógeno, que deben ser reemplazados con terapia de reemplazo de hormonas cíclica o continua combinada.
Aproximadamente el 1% de los pacientes que reciben terapia de reemplazo hormonal combinada desarrollan hiperplasia endometrial benigna.
Tratamiento de la hiperplasia endometrial precancerosa
Tener un diagnóstico de formas precancerosas de hiperplasia endometrial requerirá un tratamiento que depende de la causa subyacente de la enfermedad. Los médicos a menudo se acercarán a cada caso caso por caso, ya que el tratamiento puede no ser el mismo para todos los pacientes. Las medidas de tratamiento pueden incluir:
Manipulación de hormonas, ablación endometrial: destruye las anomalías endometriales, tratamiento adecuado para la obesidad y la diabetes
Extirpación quirúrgica (histerectomía): generalmente se realiza si se ha completado la producción de un bebé. Evita o deja de fumar, tratamiento cualquier trastorno subyacente que causa la condición.
Tratamiento natural para la hiperplasia endometrial
Los siguientes son algunos tratamientos naturales que pueden ser útiles para reducir el grosor del endometrio, no para curarlo. Por lo tanto, es importante obtener la aprobación y la recomendación para cualquier causa de sangrado vaginal anormal antes de probar cualquiera de los siguientes métodos.
Bolsa de hielo: colocar una bolsa de hielo cerca de la región pélvica durante aproximadamente 15 minutos puede ayudar a aliviar el dolor asociado con la hiperplasia endometrial.
Aceite de ricino: cuando se aplica en el área abdominal y pélvica, el aceite de ricino puede ayudar a aliviar el dolor asociado a la hiperplasia endometrial.
Paquetes de arcilla: hechos de arcilla y agua, los paquetes de arcilla se pueden aplicar al abdomen en al menos un espesor de media pulgada. Una vez hecho esto, cúbralo con un paño de algodón y déjelo secar durante al menos una hora. Esto puede ayudar a su cuerpo a reducir el espesor endometrial.
Aceite de pescado: que contiene ácidos grasos omega-3, el aceite de pescado puede prevenir el crecimiento excesivo de células endometriales.
Sello de oro: conocido por tener propiedades antiinflamatorias, antibióticas y astringentes. Esto lo hace ideal para aquellos con menstruación excesiva, lo que ayuda a aliviar el dolor y los calambres estomacales.
Prevención y pronóstico del endometrio engrosado
Desafortunadamente, no se conoce un método seguro para prevenir el desarrollo de hiperplasia endometrial. Sin embargo, hay varias cosas que una mujer puede hacer para reducir su riesgo.
Esto incluye dejar de fumar, evitar la obesidad, tomar una combinación de anticonceptivos orales, buscar un tratamiento temprano para las afecciones subyacentes y someterse a un examen médico regular.
El riesgo de desarrollar cáncer de endometrio con formas precancerosas de hiperplasia endometrial es aproximadamente del 25 al 33 por ciento. Esto es bastante alto y se recomienda a las mujeres afectadas que obtengan el tratamiento adecuado y que cumplan con las visitas de seguimiento frecuentes.