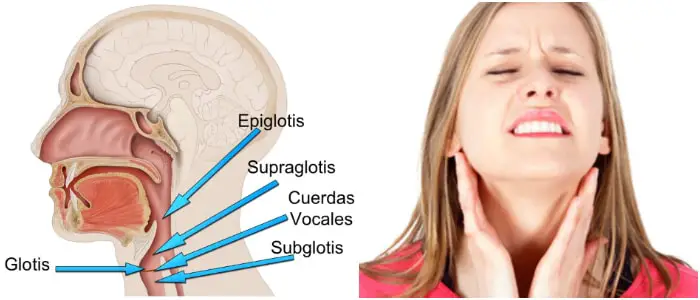
Consiste en toser sangre, y su aparición puede ser un signo de una condición médica seria.
Las infecciones, el cáncer y los problemas en los vasos sanguíneos o en los propios pulmones pueden ser los responsables. La tos con sangre generalmente requiere una evaluación médica a menos que la hemoptisis se deba a bronquitis.
Causas de la hemoptisis
Hay muchas razones potenciales para toser sangre. Las causas para toser sangre incluyen:
- Bronquitis (aguda o crónica), la causa más común de tos con sangre. La hemoptisis debida a la bronquitis rara vez es mortal.
- Bronquiectasia.
- Cáncer de pulmón o tumores pulmonares no malignos.
- Uso de anticoagulantes (anticoagulación).
- Neumonía.
- Embolia pulmonar.
- Insuficiencia cardíaca congestiva, especialmente por estenosis mitral.
- Tuberculosis.
- Las condiciones inflamatorias o autoinmunes (lupus, granulomatosis de Wegener, poliangiitis microscópica, síndrome de Churg-Strauss, y otros tantos).
- Las malformaciones arteriovenosas pulmonares (MAV).
- Consumo de cocaína, crack.
- Trauma, como una herida de bala o un accidente automovilístico.
- Enfermedad de Dieulafoy.
La hemoptisis también puede provenir de sangrado fuera de los pulmones y vías respiratorias. La hemorragias nasales graves o vómitos de sangre del estómago pueden causar drenaje de sangre hacia la tráquea (tráquea).
En muchas personas con hemoptisis nunca se identifica ninguna causa. La mayoría de las personas con hemoptisis inexplicada ya no toserán con sangre seis meses después.
Síntomas de la hemoptisis
La persona expulsa pequeñas cantidades de sangre junto con esputos (en los casos graves, incluso podría expulsar grandes cantidades de sangre de un color rojo fuerte) al toser de forma intensa.
Diagnóstico de la hemoptisis
En personas que están tosiendo sangre, la prueba se centra en determinar la tasa de sangrado y cualquier riesgo de respirar. La causa de la hemoptisis debe entonces ser identificada. Los exámenes para toser sangre incluyen:
- Historia y examen físico: al hablar y examinar a alguien que está tosiendo sangre, un médico reúne pistas que ayudan a identificar la causa.
- Radiografía de pecho: esta prueba puede mostrar una masa en el pecho, áreas de líquido o congestión en los pulmones, o ser completamente normal.
- Tomografía computarizada (TC): mediante la producción de imágenes detalladas de las estructuras en el tórax, una tomografía computarizada puede revelar algunas causas de tos con sangre.
- Broncoscopia: un médico introduce un endoscopio (tubo flexible con una cámara en su extremo) a través de la nariz o la boca en la tráquea y las vías respiratorias. Mediante la broncoscopia, un médico puede ser capaz de identificar la causa de la hemoptisis.
- Recuento sanguíneo completo: prueba del número de glóbulos blancos y rojos en la sangre, junto con plaquetas (células que ayudan al coágulo sanguíneo).
- Análisis de orina: ciertas causas de hemoptisis también resultan en anormalidades en una simple prueba de orina.
- Perfil de la química de la sangre: esta prueba mide los electrolitos y la función renal, que puede ser anormal en algunas causas de hemoptisis.
- Ensayos de coagulación: las alteraciones en la capacidad de la sangre para coagularse pueden contribuir a sangrar y toser sangre.
- La gasometría arterial: consiste en una prueba de los niveles de oxígeno y dióxido de carbono en la sangre. Los niveles de oxígeno pueden ser bajos en las personas que tosen con sangre.
- La oximetría de pulso: es una sonda (generalmente en un dedo) que prueba el nivel de oxígeno en la sangre.
Tratamientos
Cuando un paciente se presenta con hemoptisis masiva, los pasos iniciales son posicionar correctamente al paciente, establecer una vía respiratoria permeable, asegurar un intercambio gaseoso adecuado junto con la función cardiovascular, y controlar la hemorragia.
La fuente de hemoptisis masiva puede ser identificada durante los esfuerzos iniciales para controlar el sangrado o más tarde durante una evaluación diagnóstica una vez que el paciente ha sido estabilizado.
Es importante identificar la causa de la hemoptisis masiva incluso si la hemorragia ha cesado, ya que la causa determina el tratamiento definitivo adecuado y el riesgo de recurrencia.
Para las personas que están tosiendo sangre, los tratamientos tratan de detener el sangrado, así como tratar la causa subyacente de la hemoptisis.
Los tratamientos incluyen:
Embolización de la arteria bronquial
Es un procedimiento en el cual un médico introduce un catéter a través de la pierna en una arteria que suministra sangre a los pulmones.
Mediante la inyección de colorante y la visualización de las arterias en una pantalla de vídeo, el médico identifica la fuente de sangrado. Esa arteria es entonces bloqueada, usando bobinas metálicas u otra sustancia.
El sangrado generalmente se detiene, y otras arterias compensan la arteria recién bloqueada.
Broncoscopia
Las herramientas en el extremo del endoscopio se pueden utilizar para tratar algunas causas de toser sangre. Por ejemplo, un globo inflado dentro de las vías respiratorias puede ayudar a detener el sangrado.
Estudio de la hemoptisis en hipertensión arterial pulmonar idiopática y hereditaria
Cuando la hemoptisis complica la hipertensión arterial pulmonar (HAP), se supone que es el resultado de la hipertrofia de la arteria bronquial.
En la HAP hereditaria, la mutación más común es el gen BMPR2, que regula el crecimiento, la diferenciación y la apoptosis de las células mesenquimales.
El objetivo de este estudio es determinar la relación en HAP entre la aparición de hemoptisis, la progresión de la enfermedad, la hipertrofia de la arteria bronquial, la dilatación de la arteria pulmonar y las mutaciones de BMPR2.
Métodos de detección
129 pacientes se sometieron a la imagen basal pulmonar y cateterismo de corazón derecha repetida. Las mutaciones genéticas se evaluaron en un subconjunto de pacientes.
Resultados
La hemoptisis se asoció con mayor presencia de arterias bronquiales hipertróficas y deterioro hemodinámico más rápido.
La presencia de una mutación de BMPR2 no predispuso al desarrollo de hemoptisis, pero se asoció con un mayor número de arterias bronquiales hipertróficas y un perfil hemodinámico basal peor.
Conclusión
La hemoptisis en hipertensión arterial pulmonar se asocia con hipertrofia de la arteria bronquial y progresión más rápida de la enfermedad.
Aunque la presencia de una mutación de BMPR2 no se correlacionó con una mayor incidencia de hemoptisis en nuestra cohorte de pacientes, su asociación con peor hemodinámica y una tendencia a una mayor hipertrofia arterial bronquial puede aumentar el riesgo de hemoptisis.