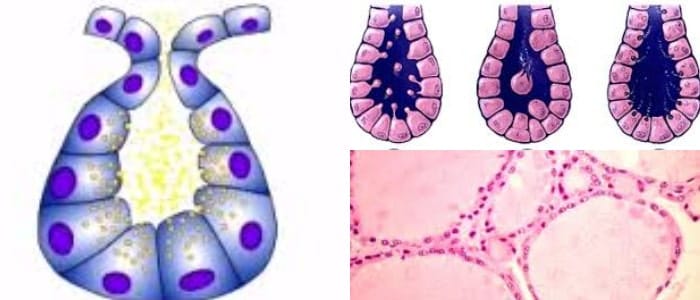
Se produce cuando la glándula tiroides no produce las cantidades suficientes de las hormonas tiroideas.
Las mujeres, especialmente mayores de 60 años de edad, son más propensas a padecer problemas de Tiroides. El hipotiroidismo altera el equilibrio de las reacciones hormonales y químicas en el cuerpo.
Esta afección no suele producir síntomas en sus primeras etapas, si no se trata con tiempo, puede ocasionar problemas de salud, como la obesidad, dolor en las articulaciones, infertilidad y enfermedades del corazón.
¿Cuáles son sus síntomas?
Los síntomas del hipotiroidismo son cambiantes, todo depende de la gravedad en las deficiencias hormonales. Pero, en general, cualquier problema que tenga tiende a desarrollarse lentamente, a menudo durante varios años.
Al principio, es posible que apenas se noten los síntomas del hipotiroidismo, tales como aumento de la fatiga y el peso, o síntomas que simplemente pueden atribuirse a la edad.
A medida que el metabolismo sigue desacelerando, puede desarrollar síntomas más evidentes. Entre estos pueden incluir:
- Aumento de peso.
- Deterioro de la memoria.
- Fatiga.
- Debilidad muscular.
- Adelgazamiento de las fibras capilares.
- Aumento de la sensibilidad al frío.
- Estreñimiento.
- Piel seca.
- Depresión.
- Disminución del ritmo cardiaco.
- Cara hinchada.
- Nivel de colesterol en sangre elevado.
- Sensibilidad muscular, rigidez y dolor.
- Dolor, rigidez o hinchazón en las articulaciones.
- Períodos menstruales irregulares.
- Ronquera.
¿Cuáles son las causas del Hipotiroidismo?
Cuando la tiroides no produce suficientes hormonas, el equilibrio de las reacciones químicas en el cuerpo se modifican.
Puede existir una cantidad de causas, incluyendo algunas enfermedades autoinmunes.
El hipotiroidismo ocurre cuando la tiroides no produce hormonas en cantidades suficientes para el cuerpo. Esta afección puede ser debido a un número de factores, incluyendo:
Tratamiento para el hipertiroidismo. Las personas que producen demasiada hormona tiroidea (hipertiroidismo) a menudo son tratadas con medicamentos de yodo radiactivo o antitiroideos para reducir y normalizar su función tiroidea.
Sin embargo, el tratamiento del hipertiroidismo puede resultar en hipotiroidismo permanente en algunos casos.
Enfermedad autoinmune. Las personas que desarrollan un trastorno inflamatorio particular, conocido como Tiroiditis de Hashimoto es la causa más común de hipotiroidismo.
Los trastornos autoinmunes se producen cuando el sistema inmunológico produce anticuerpos que atacan sus propios tejidos. A veces, este proceso implica la glándula tiroides.
Terapia de radiación. La radiación que se utiliza para tratar los cánceres de cabeza y cuello puede afectar a la glándula tiroides y puede dar lugar a hipotiroidismo.
Cirugía de tiroides. La eliminación de la glándula tiroides en su totalidad o en una gran parte de su glándula tiroides puede reducir o detener la producción de hormonas. En ese caso, tendrá que tomar hormona tiroidea de por vida.
Los medicamentos. Un número de medicamentos puede contribuir a hipotiroidismo. Uno de estos medicamentos es el litio, que se utiliza para tratar ciertos trastornos mentales.
Si usted está tomando medicamentos, consulte a su médico acerca de su efecto sobre la glándula tiroides.
Afección durante el embarazo
Las mujeres embarazadas con hipotiroidismo manifiesto deben recibir terapia de reemplazo con levotiroxina con la dosis ajustada para lograr una concentración de TSH dentro del rango de referencia específico del trimestre.
Los niveles séricos de TSH deben evaluarse cada 4 semanas durante la primera mitad del embarazo para ajustar la dosificación de levotiroxina para mantener la TSH dentro del rango específico del trimestre.
La TSH sérica se debe volver a evaluar durante la segunda mitad del embarazo.
En mujeres que ya toman levotiroxina, se pueden comenzar 2 dosis adicionales por semana de la dosis actual de levotiroxina, administrada como una dosis extra dos veces a la semana con varios días de separación, tan pronto como se confirme el embarazo.
El hipotiroidismo en el embarazo puede producir una variedad de complicaciones obstétricas. Incluso una enfermedad leve puede tener efectos adversos en la descendencia.
Los efectos adversos del hipotiroidismo en el embarazo incluyen los siguientes:
- Preeclampsia.
- Anemia.
- Hemorragia post parto.
- Disfunción ventricular cardíaca.
- Mayor riesgo de aborto espontáneo.
- Bajo peso al nacer.
- Deterioro del desarrollo cognitivo en el feto.
- Mortalidad fetal.
- A pesar de la posibilidad de resultados fetales pobres, la detección sistemática de la disfunción tiroidea no se realiza en los Estados Unidos y sigue siendo un tema controvertido.
Un estudio que revisó los registros de mujeres embarazadas evaluadas entre junio de 2005 y mayo de 2008 encontró que solo el 23% de estas mujeres se sometieron a pruebas de hipotiroidismo.
El estudio también encontró una prevalencia del 15% de hipotiroidismo entre las mujeres embarazadas, una cifra que es significativamente más alta que el 2-3% frecuentemente citado en la literatura más antigua.
El aumento de los requerimientos de dosis de hormona tiroidea debe anticiparse durante el embarazo, especialmente en el primer y segundo trimestre.
Los estudios han sugerido que en las mujeres embarazadas con hipotiroidismo, la dosis de LT4 debe aumentarse en un 30% a la confirmación del embarazo y posteriormente ajustarse de acuerdo con los niveles de TSH.
Además, las demandas de yodo son más altas con el embarazo y la lactancia.
Las necesidades de yodo aumentan de aproximadamente 150 μg / día en la mujer no embarazada a 240-290 μg / día durante el embarazo y la lactancia.
Las directrices de la American Thyroid Association recomiendan que todas las mujeres embarazadas y lactantes ingieran un mínimo de 250 mg de yodo al día, de manera óptima, en forma de yoduro de potasio, para garantizar un parto constante.
Para las mujeres embarazadas con hipotiroidismo previamente diagnosticado, los niveles séricos de TSH se deben medir cada 3-4 semanas durante la primera mitad del embarazo y cada 6-10 semanas a partir de entonces.
La dosis de LT4 debe ajustarse para mantener la TSH sérica por debajo de 2.5 mUI / L.
Los niveles de TSH y de T4 libre se deben medir de 3 a 4 semanas después de cada ajuste de dosis.
Consecuencias del hipotiroidismo
Problemas gastrointestinales: el hipotiroidismo es una causa común de estreñimiento. El estreñimiento en el hipotiroidismo puede ser el resultado de la disminución de la motilidad de los intestinos.
En algunos casos, esto puede conducir a obstrucción intestinal o agrandamiento anormal del colon.
El hipotiroidismo también se relaciona con una disminución de la motilidad en el esófago, que causa dificultad para tragar, ardor de estómago, indigestión, náuseas o vómitos.
La incomodidad abdominal, la flatulencia y la hinchazón ocurren en aquellos con crecimiento bacteriano del intestino delgado secundario a una mala digestión.
Depresión y trastornos psiquiátricos: los trastornos de pánico, la depresión y los cambios en la cognición se asocian frecuentemente con trastornos tiroideos.
El hipotiroidismo a menudo se diagnostica erróneamente como depresión.
Un estudio publicado en 2002 sugiere que la función tiroidea es especialmente importante para los pacientes con trastorno bipolar: «Nuestros resultados sugieren que casi tres cuartos de los pacientes con trastorno bipolar tienen un perfil tiroideo que puede ser subóptimo para la respuesta antidepresiva».
Deterioro cognitivo: los pacientes con baja función tiroidea pueden sufrir retraso en el pensamiento, retraso en el procesamiento de la información, dificultad para recordar nombres, etc.
Los pacientes con hipotiroidismo subclínico muestran signos de disminución de la memoria de trabajo y disminución de la velocidad del procesamiento sensorial y cognitivo.
Una evaluación de las hormonas tiroideas junto con TSH puede ayudar a evitar el diagnóstico erróneo como deprimido.
Enfermedad cardiovascular: el hipotiroidismo y el hipotiroidismo subclínico están asociados con niveles elevados de colesterol en la sangre, aumento de la presión sanguínea y mayor riesgo de enfermedad cardiovascular.
Incluso aquellos con hipotiroidismo subclínico tenían casi 3.4 veces más probabilidades de desarrollar enfermedad cardiovascular que aquellos con función tiroidea saludable.
Alta presión sanguínea: la hipertensión es relativamente común entre los pacientes con hipotiroidismo.
En un estudio de 1983, el 14.8% de los pacientes con hipotiroidismo tenían presión arterial alta, en comparación con el 5.5% de los pacientes con función tiroidea normal.
«El hipotiroidismo ha sido reconocido como una causa de hipertensión secundaria. Estudios previos han demostrado valores elevados de presión arterial”.
“Se ha sugerido que el aumento de la resistencia vascular periférica y el bajo gasto cardíaco es la posible relación entre el hipotiroidismo y la hipertensión diastólica».
Colesterol alto y aterosclerosis: «el hipotiroidismo evidente se caracteriza por hipercolesterolemia y un marcado aumento de las lipoproteínas de baja densidad (LDL) y la apolipoproteína B.
«Estos cambios aceleran la aterosclerosis, que causa la enfermedad arterial coronaria. El riesgo de enfermedad cardíaca aumenta proporcionalmente con el aumento de TSH, incluso en hipotiroidismo subclínico.
El hipotiroidismo causado por reacciones autoinmunes está asociado con la rigidez de los vasos sanguíneos. El reemplazo de la hormona tiroidea puede retrasar la progresión de la enfermedad cardíaca coronaria al inhibir la progresión de las placas.
Homocisteína: el tratamiento de pacientes hipotiroideos con reemplazo de hormona tiroidea puede atenuar los niveles de homocisteína, un factor de riesgo independiente de enfermedad cardiovascular.
«Una fuerte relación inversa entre homocisteína y hormonas tiroideas libres confirma el efecto de las hormonas tiroideas sobre el metabolismo de la homocisteína».
Proteína C-reactiva elevada: el hipotiroidismo evidente y el subclínico se asocian con un aumento de los niveles de inflamación de bajo grado, como lo indica la proteína C reactiva (PCR) elevada.
Un estudio clínico de 2003 observó que los valores de PCR aumentaron con la insuficiencia tiroidea progresiva y sugirió que puede contar como un factor de riesgo adicional para el desarrollo de enfermedad coronaria en pacientes con hipotiroidismo.
Síndrome metabólico: en un estudio de más de 1500 sujetos, los investigadores encontraron que aquellos con síndrome metabólico tenían niveles de TSH significativamente más altos (es decir, menor producción de hormona tiroidea) que los sujetos de control sanos.
El hipotiroidismo subclínico también se correlacionó con niveles elevados de triglicéridos y aumento de la presión arterial. Un ligero aumento en la TSH puede poner a las personas en mayor riesgo de síndrome metabólico.
Problemas del sistema reproductivo: en las mujeres, el hipotiroidismo se asocia con irregularidades menstruales e infertilidad. El tratamiento adecuado puede restaurar un ciclo menstrual normal y mejorar la fertilidad.
Fatiga y debilidad: los síntomas comunes y conocidos del hipotiroidismo, como escalofrío, aumento de peso, parestesia (hormigueo o sensación de hormigueo en la piel) y calambres a menudo están ausentes en pacientes de edad avanzada en comparación con pacientes más jóvenes.
La fatiga y la debilidad son comunes en pacientes con hipotiroidismo.
Tratamiento
El tratamiento estándar para el hipotiroidismo implica el uso diario de la hormona tiroidea sintética, levotiroxina. Este medicamento repone niveles hormonales a límites adecuados, revirtiendo síntomas del hipotiroidismo.
Luego de comenzar el tratamiento vía oral, usted notará que siente menor nivel de cansancio. Estos medicamentos reducen en forma gradual los niveles elevados de colesterol por la enfermedad y que también puede evitar cualquier aumento de peso.
El tratamiento con levotiroxina es usualmente de por vida, pero debido a que la dosis que usted necesita puede variar, es probable que su médico quiera comprobar su niveles hormonales periódicamente.
La hormona tiroidea se puede iniciar a dosis anticipadas de reemplazo completo en individuos que son jóvenes y que por lo demás están sanos.
Los beneficios clínicos comienzan en 3-5 días y se nivelan después de 4-6 semanas.
Lograr un nivel de TSH dentro del rango de referencia puede tomar varios meses debido a la readaptación retardada del eje hipotálamo-hipófisis.
En pacientes que reciben tratamiento con LT4, los cambios en la dosificación deben hacerse cada 6-8 semanas hasta que la TSH del paciente se encuentre en el rango objetivo.
En pacientes con hipotiroidismo central (es decir, hipofisario o hipotalámico), los niveles de T4 en lugar de los niveles de TSH se utilizan para guiar el tratamiento.
En la mayoría de los casos, el nivel libre de T4 debe mantenerse en el tercio superior del rango de referencia.
Después de la estabilización de la dosis, los pacientes pueden controlarse con evaluaciones clínicas anuales o semestrales y monitorización de la TSH.
Los pacientes deben controlarse para detectar síntomas y signos de sobretratamiento, que incluyen los siguientes:
- Taquicardia.
- Palpitaciones.
- Fibrilación auricular.
- Nerviosismo.
- Cansancio.
- Dolor de cabeza.
- Aumento de la excitabilidad.
- Insomnio.
- Temblores.
- Posible angina.
Las directrices actualizadas sobre hipotiroidismo publicadas por la American Thyroid Association en 2014, mantienen la recomendación de la levotiroxina como la preparación de elección para el hipotiroidismo.
Si los requerimientos de dosis de levotiroxina son mucho más altos de lo esperado, considere evaluar los trastornos gastrointestinales como la gastritis relacionada con Helicobacter pylori, la gastritis atrófica o la enfermedad celíaca.
Si tales trastornos se detectan y se tratan de manera efectiva, se recomienda la reevaluación de la función tiroidea y la dosificación de levotiroxina.
La iniciación o suspensión de estrógenos y andrógenos debe ir seguida de una nueva evaluación de la TSH sérica en estado estacionario, ya que dichos medicamentos pueden alterar el requerimiento de levotiroxina.
La TSH sérica debe volver a evaluarse tras el inicio de agentes como los inhibidores de la tirosina cinasa que afectan el metabolismo de la tiroxina o la desyodación con triyodotironina.
El control de la TSH sérica es aconsejable cuando se inician medicamentos como el fenobarbital, la fenitoína, la carbamazepina, la rifampicina y la sertralina.
Al decidir la dosis inicial de levotiroxina, se debe considerar el peso del paciente, la masa corporal magra, el estado del embarazo, la etiología del hipotiroidismo, el grado de elevación de la TSH, la edad y el contexto clínico general, incluida la presencia de enfermedad cardíaca.
También se debe considerar el objetivo de TSH sérica apropiado para la situación clínica.
La terapia con hormona tiroidea debe iniciarse como un reemplazo completo inicial o como un reemplazo parcial con incrementos graduales en la dosis ajustada hacia arriba usando la TSH sérica como objetivo.
Los ajustes de dosis deben hacerse con cambios significativos en el peso corporal, el envejecimiento y el embarazo.
La evaluación de TSH debe realizarse 4-6 semanas después de cualquier cambio de dosis.
Los rangos de referencia de los niveles séricos de TSH son mayores en las poblaciones de mayor edad (p. Ej.,> 65 años), por lo que los niveles séricos de TSH más altos pueden ser apropiados.
Dieta para el hipotiroidismo
No hay una dieta específica probada para tratar a todos con Hipotiroidismo. Es necesario un enfoque individualizado de la nutrición.
Alguna evidencia clínica ha demostrado que las siguientes dietas han ayudado a algunas personas con Hipotiroidismo:
- Dieta libre de gluten.
- Dieta sin azúcar.
- Dieta paleo.
- Dieta sin granos.
- Dieta sin lácteos.
- Dieta baja en índice glucémico.
Echemos un vistazo más de cerca a algunas de estas dietas a continuación:
Sin gluten o sin granos:
Muchas personas con Hipotiroidismo también experimentan sensibilidades a los alimentos, especialmente al gluten.
No existe una investigación actual para apoyar una dieta libre de gluten para todas las personas con Hipotiroidismo a menos que también tengan la enfermedad celíaca.
Sin embargo, en una encuesta de 2232 personas con Hipotiroidismo, el 76 por ciento de los encuestados cree que son sensibles al gluten.
Los encuestados mencionaron estreñimiento, diarrea, calambres, hinchazón, náuseas, reflujo, gases, dolores de cabeza, fatiga y niebla mental como síntomas de sus reacciones al gluten.
De los encuestados, el 88 por ciento de los que intentaron una dieta libre de gluten se sintió mejor.
Muchas personas también informaron mejoras en la digestión, el estado de ánimo, los niveles de energía y la reducción de peso.
Las dietas sin gluten eliminan todos los alimentos que contienen gluten, que es una proteína que se encuentra en el trigo, la cebada, el centeno y otros granos.
El gluten se encuentra comúnmente en la pasta, pan, productos horneados, cerveza, sopas y cereales.
La mejor manera de hacerlo es centrarse en alimentos que no contienen gluten, como verduras, frutas, carnes magras, mariscos, frijoles, legumbres, nueces y huevos.
Dieta sin cereales:
Una dieta libre de granos es muy similar a la sin gluten, excepto que los granos también están fuera de los límites. Estos granos incluyen:
- Amaranto.
- Quinoa.
- Avena.
- Alforfón.
Sin embargo, hay poca evidencia de que cortar los granos sea beneficioso para la salud.
Cortar estos granos también puede eliminar la fibra y otras fuentes de nutrientes esenciales, como el selenio, que son importantes para las personas con Hipotiroidismo.
Paleo:
La dieta Paleo intenta imitar los patrones de alimentación de nuestros antepasados primitivos, con énfasis en alimentos enteros no procesados.
No se permiten granos, lácteos, papas, frijoles, lentejas, azúcar refinada y aceites refinados.
Se fomentan las carnes libres de jaulas y de pasto, al igual que las verduras, las nueces (excepto los cacahuetes), las semillas, los mariscos y las grasas saludables, como el aguacate y el aceite de oliva.
La dieta Autoinmune Paleo tiene como objetivo disminuir los alimentos que pueden causar inflamación y daño al intestino.
Comienza con los principios básicos de la dieta Paleo, pero también corta las verduras de la solanácea, como tomates, huevos, nueces y semillas.
Dieta baja en IG:
Un índice glucémico bajo o una dieta de IG bajo se basa en un índice que mide cómo cada alimento afecta los niveles de azúcar en la sangre de una persona.
Algunas personas con diabetes tipo 2 usan esta dieta, la dieta también puede reducir el riesgo de enfermedad cardíaca y puede ayudar a algunas personas a perder peso.
Denso en nutrientes:
Para las personas que no quieren centrarse en qué alimentos cortar, optar por un plan de dieta de alta densidad de nutrientes puede ser la mejor opción.
Una dieta rica en nutrientes incluye variedad y se centra en los alimentos integrales con una selección de coloridas frutas y verduras, grasas saludables, proteínas magras y carbohidratos fibrosos. Los alimentos incluyen:
- Verduras de hoja verde, como la col rizada y la espinaca.
- Pescado graso, incluido el salmón.
- Una variedad de verduras de colores, como las coles de Bruselas, el brócoli, las zanahorias, las remolachas y los pimientos rojos, amarillos y anaranjados.
- Frutas, incluyendo bayas, manzanas y plátanos.
- Grasas saludables, incluyendo aguacate y nueces.
- Proteínas magras, incluyendo tofu, huevos, nueces, frijoles y pescado.
- Alimentos fibrosos, incluidos frijoles y legumbres.
Tener estos alimentos como el foco principal de la dieta dejará menos espacio para los alimentos procesados y refinados de azúcar.
También se recomiendan las especias antiinflamatorias como la cúrcuma, el jengibre y el ajo.
Nutrientes para el hipotiroidismo:
La investigación sugiere que ciertos nutrientes también juegan un papel en la enfermedad de Hipotiroidismo. Éstas incluyen:
Vitamina D:
Varios estudios han encontrado una relación entre los bajos niveles de vitamina D y los del Hipotiroidismo. En un estudio de 218 personas con Hipotiroidismo, el 85 por ciento tenía niveles insuficientes de vitamina D.
Cualquier persona diagnosticada con la enfermedad de Hipotiroidismo debe asegurarse de probar sus niveles de vitamina D.
La vitamina D puede producirse en el cuerpo durante la exposición al sol o consumirse a través de alimentos o suplementos.
Como muchos adultos ahora pasan la mayor parte de sus días en el interior, los niveles bajos de vitamina D son cada vez más comunes.
Según los Institutos Nacionales de Salud, «aproximadamente 5-30 minutos de exposición al sol entre las 10 AM y las 3 PM al menos dos veces por semana en la cara, brazos, piernas o espalda sin protector solar por lo general conducen a suficiente vitamina D. »
Si no es posible la exposición constante al sol, es una buena idea tomar suplementos, ya que muy pocos alimentos contienen cantidades adecuadas de vitamina D.
Las mejores fuentes alimenticias de vitamina D incluyen:
- Aceite de hígado de bacalao.
- Pez espada.
- Salmón.
- Atún.
- Jugo de naranja fortificado.
- Leche enriquecida.
- Sardinas.
- Hongos.
Los niveles bajos de selenio son comunes en muchas personas con Hipotiroidismo. El selenio es un mineral traza esencial importante para la función cerebral, la inmunidad y la fertilidad.
La mayor cantidad de selenio que se encuentra en el cuerpo se almacena en la glándula tiroides. Varios estudios han demostrado que la administración de suplementos de selenio puede ser beneficiosa para personas con disfunción tiroidea.
Selenio:
Las mejores fuentes alimenticias de selenio:
- Nueces de Brasil.
- Atún.
- Ostras.
- Sardinas.
- Langosta.
- Hígado.
- Carne de vacuno alimentado a hierba.
- Semillas de girasol.
- Huevos.
Comidas que se deben evitar:
Cada persona es diferente, pero algunas personas con Hipotiroidismo informaron síntomas mejorados al evitar:
- Alimentos con gluten.
- Alimentos con azúcar refinada o agregada.
- Alimentos procesados.
Cualquiera que esté pensando en comenzar una dieta sin gluten debe hablar con su médico, ya que pueden ayudar a determinar si una persona tiene sensibilidad al gluten.
Conclusiones
Es más importante para una persona seguir una dieta bien balanceada que funcione para su estilo de vida que tratar de ponerle una etiqueta a sus hábitos alimenticios.
Las personas deben concentrarse en alimentos enteros, no procesados y comer alimentos que crecen en el suelo, no alimentos que vienen en una caja o una bolsa.
Si bien una dieta libre de gluten o un protocolo autoinmune puede ayudar a aliviar los síntomas de una persona, puede no funcionar para todos.
Las personas con Hipotiroidismo deben estar dispuestas a probar diferentes estilos de alimentación hasta que encuentren la que los haga sentir mejor.
También deben hablar con un médico o dietista sobre cómo asegurarse de que obtienen todos los nutrientes esenciales.