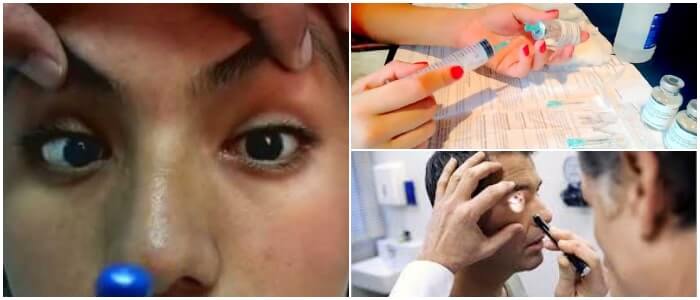
Surge como una reacción de hipersensibilidad, que afecta generalmente la piel y las membranas mucosas.
El síndrome de Stevens Johnson representa una condición mucocutánea grave y potencialmente mortal, que se caracteriza por un desprendimiento epidérmico, la presencia de ampollas agudas en la piel, lesiones o erosiones en las membranas mucosas.
En el síndrome de Stevens Johnson se observa una afectación más extensa en la piel y la mucosa que en el caso de un eritema multiforme.
En un principio, se pensó que el eritema multiforme, el síndrome de Stevens Johnson y la necrólisis epidérmica tóxica pertenecían al mismo grupo de trastornos cutáneos.
Pero actualmente existe evidencia clínica de que el eritema multiforme difiere de las otras dos enfermedades.
La clasificación más simple de la enfermedad es la siguiente:
- Síndrome de Stevens-Johnson: Es una forma mínima de necrólisis epidérmica tóxica, en la cual se observa un desprendimiento menor al 10% de la superficie del cuerpo.
- Superposición del síndrome de Stevens-Johnson o necrólisis epidérmica tóxica: Se observa un desprendimiento que varía entre el 10 al 30% del área de superficie corporal.
- Necrólisis epidérmica tóxica: Se observa un desprendimiento de más del 30% del área de superficie corporal.
Causas
En el síndrome de Stevens Johnson, la causa subyacente es desconocida en algunos casos.
Sin embargo, existe en algunas personas con síndrome de Stevens Johnson una predisposición genética a la enfermedad, lo que aumenta el riesgo de desarrollarla como respuesta a factores desencadenantes.
La mutación genética asociada al síndrome de Stevens Johnson se produce en el gen HLA-B.
Este gen forma parte de la familia de genes denominado complejo del antígeno leucocitario humano.
Este complejo de genes refuerza al sistema inmune, distingue las proteínas hechas por invasores externos (como virus y bacterias).
Algunas infecciones virales que pueden preceder a esta condición incluyen el herpes simplex o zóster, neumonía, SIDA y hepatitis.
Así mismo, habitualmente está causada por la reacción alérgica a algún medicamento.
Los medicamentos más comunes para desencadenar la afección son antibióticos, seguido por los analgésicos, medicinas para la tos y el resfriado, antiinflamatorios no esteroideos, anticonvulsivos y medicamentos para el tratamiento de la gota. Por ejemplo:
- Medicamentos para el tratamiento de la gota y para una forma dolorosa de artritis, como: alopurinol (Aloprim, Zyloprim).
- Analgésicos como acetaminofén, ibuprofeno y naproxeno sódico.
- Antibióticos como sulfamidas, son un tipo de fármacos que combate las infecciones (Bactrim y Septra).
Síntomas
Los síntomas iniciales típicos del síndrome de Stevens Johnson son los siguientes:
- La presencia de tos, produciendo un esputo espeso y purulento.
- Fiebres de 39 a 40 °C.
- Dolor de garganta.
- Dolores de cabeza severos.
- Malestar general.
- Fatiga.
- Dolores en los huesos y articulaciones.
Luego aparecen en los pacientes una erupción ardiente que comienza en el rostro y la parte superior del torso.
Estas lesiones cutáneas se caracterizan por lo siguiente:
- La erupción puede iniciarse como manchas que se convierten después en ampollas, eritema confluente, pápulas, placas urticariales o vesículas.
- En contraste con las lesiones típicas que aparecen con el eritema multiforme, las lesiones del síndrome tienen solo 2 zonas de color.
- El núcleo que presenta la lesión puede ser vesicular, purpúreo o necrótico y alrededor de la zona afectada hay inflamación y enrojecimiento.
- Las lesiones pueden volverse ampollas y luego romperse, dejando piel susceptible a infecciones secundarias.
- Las lesiones son edematosas y por lo general no provocan picazón.
- Aunque las lesiones suelen aparecer en cualquier parte del cuerpo, las palmas de las manos, las plantas de los pies, el dorso de las manos y las superficies extensoras son las que más comúnmente son afectadas.
Los signos visibles de afectación de la mucosa pueden incluyen lo siguiente:
- Enrojecimiento de la piel.
- Desprendimiento de todas aquellas células muertas de la piel.
- Calentura.
- Lesiones abiertas.
- Tejido necrosado.
También se observan con la ayuda de la lámpara de hendidura, signos oculares como:
- En los párpados: Crecimiento anormal de las pestañas como: Triquiasis y distiquiasis, disfunción de las glándulas de Meibomio, inflamación de los parpados.
- En la conjuntiva: Papilas, folículos, queratinizaciones, fibrosis subepiteliales, contracción conjuntival, escorzo de fórnices, adhesión del parpado.
- En la córnea: Inflamación de la córnea, defectos epiteliales, úlceras, neovascularización, queratitis, limbitis, conjuntivalizacion, perforaciones.
Diagnóstico
Para el diagnóstico diferencial se deben realizar:
- Un examen físico.
- Biopsia de piel.
- Cultivos.
- Imágenes.
- Análisis de sangre.
- Examen ocular.
Para descartar la presencia de otras enfermedades como neumonías, infecciones, eritema multiforme y la necrólisis epidérmica tóxica
Complicaciones
Algunas de las complicaciones que se presentan como consecuencia del padecimiento del síndrome de Stevens-Johnson son:
- Infecciones secundarias en la piel: La aparición de infecciones en las lesiones, como la celulitis pueden originar complicaciones que colocan la vida en riesgo.
- Infecciones en la sangre: El síndrome séptico se produce cuando las bacterias que están infectando un órgano ingresan en el flujo sanguíneo y se propagan por todo el cuerpo, pudiendo causar un choque y una insuficiencia orgánica.
- Problemas oculares: Las erupciones que induce el síndrome de Stevens Johnson puede llegar a producir una inflamación ocular. En casos leves, puede causar irritaciones y resequedad en los ojos, en casos graves, se pueden provocar daños tisulares extensos y cicatrices que producen deterioro de la visión o ceguera.
- Problemas pulmonares: Esta afección puede causar una insuficiencia respiratoria aguda.
- Daños permanentes en la piel: Cuando la piel se regenera después de sufrir el síndrome de Stevens Johnson, podrá producir pequeños bultos y coloración anormal en la piel, es posible que se formen cicatrices.
Tratamiento
El tratamiento de los pacientes que presentan el síndrome de Stevens Johnson al principio no difiere de la terapia que se aplica a pacientes que padecen de extensas quemaduras.
Las vías respiratorias, la estabilidad hemodinámica, el estado de los fluidos, el cuidado de heridas y quemaduras y el control del dolor deben ser aspectos tratados con especial atención.
Generalmente, la terapia para el síndrome de Stevens Johnson se lleva a cabo de la siguiente manera:
- Retirar cualquier medicamento que se considere sospechoso de causar la enfermedad tiene una importancia fundamental.
- El tratamiento de las lesiones a nivel oral se realiza con enjuague bucal. El uso de los anestésicos tópicos son ideales para reducir el dolor y la administración de líquidos al paciente es muy importante.
- Las áreas de piel laceradas deben cubrirse con unas compresas solución de Burow (una solución acuosa con triacetato de aluminio) o de solución salina.
- La profilaxis usual en el tratamiento de tétanos debe abordarse.
Entre los tratamientos físicos recomendados se debe practicar un desbridamiento extenso de la epidermis afectada la cual será cubierta de forma inmediata con vendajes biológicos.
El tratamiento o terapia ocular de las manifestaciones agudas generalmente se inicia con una lubricación de la superficie ocular.
A medida que se producen las inflamaciones y los cambios cicatriciales, la mayoría de los oftalmólogos prescriben los esteroides tópicos, los antibióticos y lisis mecánica de la adhesión de los parpados.
En el caso de presentarse la queratopatía superficial crónica, la lubricación continua puede resultar suficiente.
Cuando los casos de afectación ocular son graves, el tratamiento entonces incluye lo siguiente:
- Eliminación de las placas queratinizadas de los márgenes del párpado.
- Injertos de la membrana mucosa, injertos de membrana amniótica.
- Trasplante de células madres del limbo eclero-corneal del ojo sano, injerto de membrana amniótica.
- Queratectomía superficial con el fin de eliminar la superficie ocular conjuntivalizada o queratinizada.
El síndrome de Stevens Johnson puede ser difícil de tratar.
Y se recomienda que los pacientes ingresen a una unidad de cuidados intensivos o de quemados tan pronto como se sospeche el diagnóstico.
Cuando se presentan síntomas graves el tratamiento puede incluir:
- Uso de antibióticos para el control de cualquier infección en la piel.
- Prescripción de corticosteroides para el control de la inflamación.
- El tratamiento para los ojos puede incluir el uso de lágrimas artificiales, de antibióticos o de corticosteroides.
Factores de riesgo
Es más probable que se padezca el síndrome de Stevens Johnson si el paciente presenta los siguientes factores de riesgo:
- SIDA o algún otro problema del sistema inmune.
- Haber sufrido del síndrome de Stevens Johnson anteriormente.
- Poseer la tendencia genética.
- Someterse a tratamientos con radiaciones.
- Poseer ascendencia asiática.
Prevención
No existe una forma de saber cómo reaccionará el organismo ante la ingestión de ciertos medicamentos, pero si ya ha padecido la enfermedad, debe tenerse mucha precaución, se deben conocer los factores de riesgo.
- Al momento de que prescriba cualquier medicamento el paciente debe informar en la historia clínica que padeció del síndrome de Stevens Johnson.
- El paciente debe usar una pulsera de alerta médica y conocer el nombre del medicamento que dio origen al síndrome.
Pronóstico
La recuperación de la piel dura de 2 a 3 semanas, la recuperación general puede tardar de semanas a meses, dependiendo de la gravedad con la que se presentaron los síntomas.
Los síntomas de cansancio, depresión, pueden persistir durante meses, las complicaciones pueden desarrollarse semanas y meses afectando la calidad de vida.
La recurrencia del síndrome de Stevens Johnson, varían entre 3 a 7% para adultos y 7 a 18% para niños y el riesgo de recurrencia es mayor cuando el síndrome de Stevens Johnson está asociado con una infección o una causa desconocida.
La recurrencia en el síndrome de Stevens Johnson asociada con la reacción a algún medicamento solo puede ocurrir si al paciente se le administra el mismo fármaco desencadenante o uno relacionado con el componente.
En algunos pacientes, el síndrome de Stevens Johnson puede ser mortal.