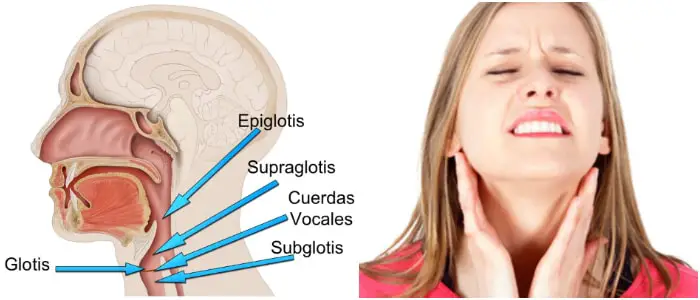
Es una condición donde hay constricción de bronquios y bronquiolos.
Causas y fisiopatología del broncospasmo
Hay 3 causas comunes para esta condición:
- Inflamación de las vías respiratorias.
- Espasmo de los músculos lisos presentes en los bronquiolos y bronquios.
- Aumento de la producción de moco (esputo) debido a una reacción alérgica o irritación a causa de la fricción mecánica del aire, el sobreenfriamiento o la sequedad en las vías respiratorias, como se ve durante el asma inducida por el ejercicio.
Los pacientes que sufren broncospasmo tienen bajos niveles de CO2 en sus pulmones, esto conduce a bajos niveles de CO2 alveolar y bajos niveles de oxígeno en el cuerpo debido a la hipocapnia alveolar.
Éste puede destruir los pulmones resultando en hipoxemia arterial e hipercapnia o hipocapnia arterial.
Asimismo, disminuye el transporte de oxígeno que actúa como un factor adicional durante el broncospasmo, debido a esto también hay una disminución en los niveles de oxígeno en los tejidos que aumenta la susceptibilidad a la inflamación crónica.
Por esta razón, las personas que padecen enfermedades pulmonares como bronquitis, asma, bronquiolitis, tuberculosis, etc., experimentan broncospasmo crónico en los músculos lisos de las vías respiratorias que se produce como resultado de la hipocapnia alveolar crónica.
Hay muchas sustancias químicas que pueden inducir broncospasmo, estos productos químicos pueden causar broncodilatación o broncospasmo.
Sin embargo, el CO2 juega un papel principal en esta condición debido a dos factores que son la potencia vasodilatadora que tiene y los efectos negativos adicionales debido a la hipocapnia alveolar.
La hiperventilación crónica, que es una condición en la que una persona respira más aire de lo requerido, conduce a hipoxia celular e inmunosupresión.
Esto da como resultado la hiperventilación alveolar con otros efectos como una mayor producción de esputo / moco, infecciones respiratorias frecuentes junto con inflamación crónica.
Los desencadenantes alérgicos, como el polen, el polvo, etc., también pueden causar problemas adicionales.
Todos estos factores conducen al estrechamiento de las vías respiratorias con un empeoramiento de su conductividad que produce broncospasmo.
Factores de riesgo
- Tener un historial familiar o personal de asma o irritantes, como moho, polen, polvo, caspa de animales, látex, aditivos alimenticios, etc., aumenta el riesgo de broncospasmo.
- Las infecciones de las vías respiratorias superiores, como el pecho frío, aumentan el riesgo de broncospasmo.
- El aumento repentino en la actividad o el ejercicio también aumenta el riesgo de broncospasmo.
- Los irritantes del aire, como los olores fuertes, el humo, la contaminación del aire, el aire frío o seco o el aire excesivo de un ventilador también aumentan el riesgo de tener un broncospasmo.
- Ciertos medicamentos aumentan el riesgo de broncospasmo, como antihipertensivos, antibióticos, aspirina o AINE.
Síntomas del broncospasmo
- El paciente que padece broncospasmo tiene síntomas de dificultad para respirar.
- El paciente también experimenta síntomas de respiración sibilante.
- Hay tos con dificultad para respirar.
- La sensación de presión y opresión en el pecho también puede ser un síntoma de broncospasmo.
- Hay un aumento en la ventilación respiratoria que aumenta en gran medida los efectos del broncospasmo.
Síntomas graves de broncospasmo que requieren atención médica inmediata
- Tos persistente e implacable.
- Hay un empeoramiento de las sibilancias.
- Hay fiebre presente.
- Hay sangre al toser.
- Decoloración azulada (cianosis) de las uñas de las manos o los pies.
- Grave dificultad para respirar.
- Dolor de pecho persistente.
- Latidos acelerados o desiguales.
Diagnóstico
La historia clínica y el examen físico se realizan cuando el médico examinare al paciente y le preguntare si tiene antecedentes de asma, alergias y otras enfermedades.
El médico también escuchará la respiración del paciente antes de llegar a un diagnóstico.
La radiografía del tórax, que toma imágenes de los pulmones, ayuda a detectar signos de infección, como neumonía o cualquier infección de las vías respiratorias superiores.
La tomografía computarizada utiliza una máquina de rayos X con una computadora para tomar imágenes de los pulmones para buscar problemas como coágulos de sangre. Se puede administrar un tinte antes de realizar esta prueba para visualizar mejor las imágenes.
Si el paciente ha tenido una reacción alérgica al medio de contraste, entonces debe informar al médico sobre esto.
Las pruebas de función pulmonar ayudan a evaluar la función de los pulmones, también ayudan a medir la fuerza de la respiración al exhalar.
Tratamiento del broncospasmo
El broncospasmo puede tratarse con éxito con medicamentos y adoptando algunos cambios en el estilo de vida. El tratamiento para el broncospasmo se compone de:
Medicamentos
Broncodilatadores: se pueden administrar agonistas beta-2 y teofilina, que ayudan a expandir las vías respiratorias para facilitar la respiración. Los broncodilatadores también ayudan a prevenir futuros episodios de broncospasmo.
La teofilina se toma comúnmente en forma de cápsula o tableta, existe una versión diferente conocida como aminofilina, que se puede administrar directamente por vía intravenosa si los síntomas son graves.
El mecanismo exacto de la teofilina no está claro. Sin embargo, se entiende que ayuda a reducir la hinchazón y la inflamación en las vías respiratorias junto con la relajación de los músculos que recubren las vías respiratorias.
El efecto de la teofilina es algo débil en comparación con los corticosteroides y otros broncodilatadores, ésta también tiene más efectos secundarios debido a que se usa comúnmente junto con medicamentos que no son tan efectivos.
Los anticolinérgicos: son un grupo de broncodilatadores, que son diferentes de los agonistas beta-2 y ayudan a relajar y abrir las vías respiratorias.
Los anticolinérgicos incluyen medicamentos, como tiotropium, ipratropium, glycopyrronium y aclidinium.
Estos medicamentos se toman con la ayuda de un inhalador, también se pueden administrar usando un nebulizador para síntomas más severos y abruptos.
Los anticolinérgicos actúan bloqueando los nervios colinérgicos, que conducen a la dilatación de las vías respiratorias.
Los productos químicos que se liberan de estos nervios provocan un endurecimiento de los músculos que recubren las vías respiratorias.
Los esteroides inhalados: pueden administrarse para ayudar a reducir la hinchazón presente en las vías respiratorias y facilitar el proceso de respiración del paciente. Los esteroides inhalados se usan comúnmente para el control a largo plazo.
Además de los medicamentos, el tratamiento del broncospasmo también se compone de ejercicios físicos con respiración nasal que ayudan a volver a entrenar la respiración.
Los ejercicios aumentan lentamente las reservas de oxigeno en el cuerpo, asimismo, la respiración de la nariz durante el ejercicio ayuda a prevenir el broncospasmo y el asma inducidos por este.
Los síntomas del broncospasmo también pueden aliviarse mediante ejercicios de respiración que involucran dispositivos de respiración, que atrapan el CO2 exhalado (dispositivo de respiración Frolov, dispositivo de respiración increíble DIY, Samozdrav).
Estos dispositivos ayudan a aumentar los niveles de oxígeno en el cuerpo, reduciendo así el broncospasmo en pocos minutos.
El tratamiento del broncospasmo también incluye cambios en el estilo de vida, como evitar dormir en decúbito supino, evitar la respiración bucal, etc.
La técnica de Buteyko es uno de los mejores programas de estilo de vida presentes.
Prevención del broncospasmo
- Los desencadenantes como el polvo, el polen y otros factores mecánicos deben evitarse tanto como sea posible para prevenir el broncopasmo.
- Calentar antes de cualquier ejercicio ayuda a prevenir el broncospasmo inducido por el ejercicio.
- El contacto debe evitarse con las personas que están enfermas.
- El paciente siempre debe estar actualizado sobre la vacunación contra la neumonía o la gripe.
- Siempre se debe practicar la respiración con la nariz, especialmente durante el clima frío y seco. La respiración por la nariz ayuda a reducir la irritación pulmonar al calentar el aire antes de que llegue a los pulmones.