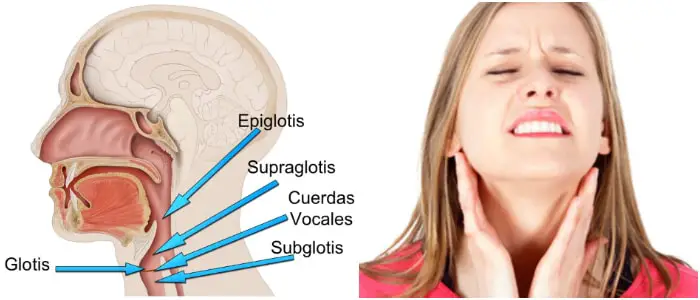
Se define como una frecuencia respiratoria elevada, o más simplemente, la respiración que es más rápida de lo normal.
Una frecuencia respiratoria normal puede variar según la edad y la actividad, pero generalmente es de 12 a 20 respiraciones por minuto para un adulto en reposo.
En contraste con el término hiperpnea, que se refiere a la respiración profunda rápida, la taquipnea se refiere a la respiración rápida y superficial.
La taquipnea según la edad
La taquipnea en los adultos
La frecuencia respiratoria normal en adultos es de 16 a 20 respiraciones por minuto y se define como cualquier frecuencia respiratoria mayor que 20, pero esta no suele ser peligrosa hasta que la tasa respiratoria llega a 30 o más.
Una vez que esto ocurra, el consumo de oxígeno de un adulto es tan bajo que no alcanza a recibir los niveles adecuados.
La taquipnea en niños
La frecuencia respiratoria de los niños varía entre las 12 y 35 respiraciones por minuto. Esta tasa varía dependiendo de la edad; a medida que el niño sea mayor, menor será la frecuencia respiratoria.
Es fácil determinar si un niño está presentando taquipnea, la cual es especialmente peligrosa ya que una vez que sus músculos estén fatigados por la respiración pesada, tienden a dejar de respirar repentinamente.
La taquipnea en un bebé o recién nacido
La frecuencia respiratoria de un bebé esta normalmente por encima de 40 respiraciones por minuto y con frecuencia puede subir hasta 60 en los recién nacidos.
La taquipnea en un recién nacido se define como cualquier frecuencia respiratoria mayor de 60 respiraciones por minuto. En un niño entre 4 meses y 11 meses, la taquipnea se define como un ritmo mayor de 40.
¿Siempre que alguien este experimentando esta afección se encuentra en peligro?
No. Algunos grupos, tales como los que sufren de EPOC (Enfermedad Pulmonar Obstructiva Crónica), al presentar taquipnea su frecuencia respiratoria puede ser normal.
Esto ocurre debido a que el cuerpo compensa la reducción de la capacidad pulmonar por el aumento de la frecuencia respiratoria, asegurando que el oxígeno que ingresa al torrente sanguíneo sea suficiente.
Además, algunas personas que han tenido el pulmón afectado debido a cáncer o alguna lesión también pueden experimentar la taquipnea como su frecuencia respiratoria normal.
La taquipnea hace que alguien respire tan rápidamente que sus músculos se cansen y dejen de respirar.
La definición de taquipnea varía según la edad, porque los niños respiran más rápido que los adultos. Además, las consideraciones especiales se deben hacer para las personas que sufren enfermedades como el EPOC.
La taquipnea y el cáncer de pulmón
El cáncer de pulmón puede causar taquipnea de diferentes maneras. El daño a los pulmones puede interrumpir el intercambio normal de oxígeno y dióxido de carbono.
Las cicatrices en el tórax, como la cirugía de cáncer de pulmón, pueden reducir la capacidad para respirar y extraer oxígeno.
La anemia inducida por quimioterapia puede empeorar aún más la taquipnea ya que hay menos glóbulos rojos para transportar oxígeno y, por lo tanto, la respiración se vuelve más rápida en un intento de corregir esto.
Taquipnea vs Disnea
Como se señaló, taquipnea es un término usado para describir una frecuencia respiratoria rápida y superficial, pero no dice nada acerca de lo que una persona está sintiendo.
Con la taquipnea, una persona puede tener dificultad para respirar o, en contraste, puede no notar ninguna dificultad para respirar.
El termino disnea también describe la respiración, pero se refiere a la sensación de falta de aliento.
La disnea puede ocurrir con una frecuencia respiratoria normal, una frecuencia respiratoria alta o una frecuencia respiratoria baja. También puede ocurrir con un patrón de respiración superficial o un patrón de respiración profundo.
Causas de la taquipnea
Causas fisiológicas
Las causas fisiológicas de una condición se refieren a la respuesta normal del cuerpo para corregir otra condición.
En este caso, la condición, como la taquipnea, no es una respuesta corporal anormal, sino una respuesta normal a otro tipo de condición anormal o desequilibrio en el cuerpo. La taquipnea puede ser causada por dos procesos fisiológicos primarios:
- Un desequilibrio entre los gases respiratorios en el cuerpo: un nivel bajo de oxígeno en la sangre (hipoxemia) o un aumento del nivel de dióxido de carbono en la sangre (hipercapnia) puede causar taquipnea.
- Un desequilibrio ácido-base en el cuerpo: la taquipnea puede ser causada por un exceso de ácido en el cuerpo o una disminución en la base en el cuerpo (una interrupción en el equilibrio ácido-base del cuerpo). Cuando el cuerpo siente que la sangre es demasiado ácida (acidosis metabólica), expulsa el dióxido de carbono del pulmón en un intento de liberar el ácido del cuerpo.
- Fiebre: la fiebre por cualquier motivo puede causar taquipnea. Con fiebre, la taquipnea es compensatoria, lo que significa que la respiración se vuelve más rápida para eliminar el calor del cuerpo.
En ambos ejemplos, la taquipnea no es anormal, sino una forma en que el cuerpo compensa otra anomalía en el cuerpo para mantener el equilibrio (homeostasis).
Causas patológicas
A diferencia de las causas fisiológicas, una causa patológica es aquella que no se produce en un esfuerzo por restablecer el equilibrio en el cuerpo y, en realidad, hace lo contrario.
Por ejemplo, la hiperventilación puede causar una respiración rápida y superficial que no se produce como un esfuerzo para restablecer el equilibrio en el cuerpo, sino que puede ser una reacción a la ansiedad o al miedo.
Condiciones que pueden resultar en taquipnea
Una amplia gama de afecciones médicas puede provocar taquipnea. Por categorías estas pueden incluir:
Relacionadas con el pulmón: las enfermedades pulmonares que resultan en un nivel bajo de oxígeno o un nivel elevado de dióxido de carbono en el cuerpo pueden incluir enfermedad pulmonar obstructiva crónica (EPOC), asma, neumonía, fibrosis pulmonar, un neumotórax (pulmón colapsado) o una embolia pulmonar, entre otros.
La respiración rápida es la forma en que el cuerpo intenta aumentar el oxígeno o disminuir los niveles de dióxido de carbono en la sangre.
En las personas que están hospitalizadas, la taquipnea puede ser un signo de que se está desarrollando una neumonía, y con frecuencia ocurre antes de que aparezcan otros signos evidentes de neumonía.
Relacionados con el corazón: condiciones como la insuficiencia cardíaca, la anemia o una tiroides baja pueden provocar cambios cardiovasculares que a su vez causan taquipnea.
Hiperventilación: esto puede ocurrir debido al dolor, la ansiedad u otras afecciones.
Acidosis metabólica: cuando el nivel de ácido en la sangre es demasiado alto, la frecuencia respiratoria aumenta para eliminar el dióxido de carbono. Algunas causas de esto incluyen la cetoacidosis diabética, la acidosis láctica y la encefalopatía hepática.
Relacionado con el sistema nervioso central: la taquipnea puede ser causada directamente por anomalías cerebrales como los tumores cerebrales.
Medicamentos: las drogas como la aspirina, los estimulantes y la marihuana pueden causar un ritmo respiratorio rápido y superficial.
Síntomas
La taquipnea puede estar acompañada por la sensación de falta de aliento y la incapacidad de obtener suficiente aire (disnea), dedos y labios teñidos de azul (cianosis) y aspiración de los músculos del pecho con la respiración (retracción).
La taquipnea también puede ocurrir sin ningún síntoma obvio, especialmente cuando está relacionado con afecciones como desequilibrios metabólicos o afecciones del sistema nervioso central.
Diagnóstico de la taquipnea
El diagnóstico de la taquipnea variará según la edad de la persona, otros problemas médicos, medicamentos actuales y otros síntomas, pero puede incluir:
Oximetría: se puede colocar un «clip» en su dedo para estimar la cantidad de oxígeno en su sangre.
Gases en sangre arterial (ABG, por sus siglas en inglés): los gases en sangre pueden proporcionar una estimación más precisa de su nivel de oxígeno y del contenido de dióxido de carbono en su sangre.
También le dirán a su médico el pH de su sangre, que puede ser útil para evaluar las anomalías metabólicas.
Si el pH de la sangre es bajo (acidosis), se pueden hacer pruebas para buscar causas como la cetoacidosis diabética, la acidosis láctica y los problemas hepáticos.
Radiografía de tórax: una radiografía de tórax puede determinar rápidamente algunas causas de taquipnea, como un pulmón colapsado.
TC torácica: se puede realizar una TC torácica para detectar enfermedades pulmonares o tumores.
Pruebas de función pulmonar: las pruebas de función pulmonar son muy útiles para detectar enfermedades como la EPOC y el asma.
Glucosa: a menudo se hace un azúcar en la sangre para descartar (o confirmar) la cetoacidosis diabética.
Electrolitos: los niveles de sodio y potasio son útiles para evaluar algunas de las causas de la taquipnea.
Hemoglobina: se puede realizar un hemograma completo y hemoglobina para buscar evidencia de anemia, así como de infecciones.
EKG: un EKG puede buscar evidencia de un ataque cardíaco o ritmos cardíacos anormales.
Exploración de VQ: a menudo se realiza una exploración de VQ si existe la posibilidad de una embolia pulmonar.
RM cerebral: si no se encuentran causas obvias de taquipnea, una IRM cerebral puede ser útil para descartar anomalías cerebrales (como tumores) como una causa.
Pantalla de toxicología: hay muchos medicamentos, tanto recetados como de venta libre e ilegales que pueden causar taquipnea. Una pantalla de toxicología a menudo se realiza en situaciones de emergencia si se desconoce la causa de la taquipnea.
Tratamiento
El tratamiento de la taquipnea depende principalmente de determinar y corregir la causa subyacente.
Un tratamiento simple y prometedor para la taquipnea transitoria del recién nacido
La taquipnea transitoria del recién nacido (TTN, por sus siglas en ingles) es una afección caracterizada por una frecuencia respiratoria> 60 respiraciones por minuto, dificultad respiratoria, posible cianosis y hallazgos radiográficos típicos.
Todo ello en ausencia de otros trastornos respiratorios neonatales, como neumonía, aspiración de meconio o síndrome de dificultad respiratoria.
Los investigadores en Turquía asignaron al azar a 54 recién nacidos (edad gestacional, 34–39 semanas) con TTN diagnosticados durante el primer día de vida para recibir una dosis de 0,15 mg / kg del agonista β 2 salbutamol nebulizado en solución salina o solución salina nebulizada sola.
Los padres e investigadores fueron cegados a la intervención.
El salbutamol fue superior al placebo para los resultados, incluida la hospitalización más corta (4 contra 6 días); disminuciones en la puntuación clínica de la TTN, la frecuencia respiratoria y la fracción de oxígeno inspirado 4 horas después del tratamiento; y mejora en las mediciones de gases en sangre arterial.
El nivel de soporte respiratorio se mantuvo sin cambios o disminuyó después del tratamiento en pacientes en el grupo de salbutamol y se mantuvo sin cambios o aumentó en pacientes en el grupo de placebo.
Los efectos agonistas β 2 adversos potenciales (taquicardia, hiperglucemia e hipopotasemia) no se informaron en el grupo de salbutamol.